Vaccino COVID 19: a che punto siamo? I ricercatori di tutto il mondo stanno cercando di sviluppare vaccini sicuri ed efficaci contro SARS-CoV-2, il virus che causa COVID-19.
Ma a che punto siamo con lo sviluppo dei vaccini in tutto il mondo? Di seguito il quadro riassuntivo della situazione:
Esistono oltre 50 studi clinici in tutto il mondo che testano potenziali vaccini, noti come candidati contro COVID-19.
Fino a che punto sono arrivati i ricercatori nello sviluppo di un vaccino COVID 19?
La maggior parte dei vaccini candidati per COVID-19 sono ancora in una fase pre-clinica. Ciò significa che i vaccini candidati vengono testati in esperimenti su animali, ad esempio, piuttosto che su pazienti umani.
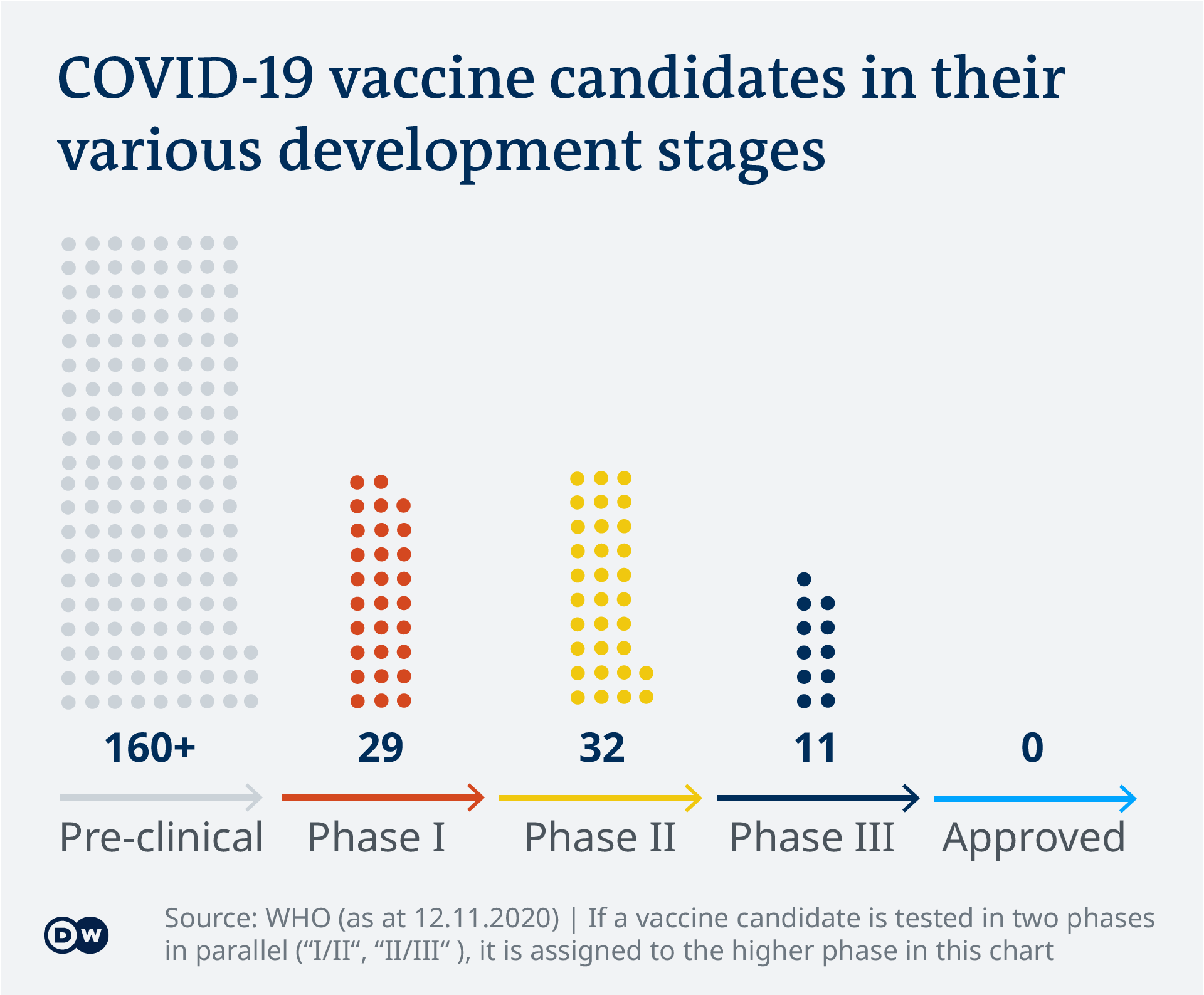
Nota: finora sono stati approvati due vaccini in diversi paesi. Per essere visualizzato come approvato nella tabella, un vaccino deve essere approvato dalla FDA statunitense-americana o dall’EMA europea o autorizzato per l’uso di emergenza da FDA, EMA o OMS.
Quando questi test sono considerati positivi, i vaccini candidati possono passare alle fasi di sperimentazione clinica. È allora che vengono testati sugli esseri umani. Ci sono tre fasi di sperimentazione clinica per l’efficacia e la sicurezza prima che un vaccino possa essere approvato per l’uso da parte dell’uomo. Le fasi differiscono l’una dall’altra, soprattutto nella loro scala:
- Nella fase I , un vaccino viene testato su piccoli gruppi di pazienti
- Nella fase II , un vaccino viene testato su gruppi più ampi di almeno 100 pazienti; i ricercatori possono anche testare il loro vaccino candidato in sottogruppi specifici, come persone con condizioni preesistenti o pazienti con particolari caratteristiche demografiche, come un gruppo di età superiore
- Nella fase III , un candidato vaccino viene testato su almeno 1.000 pazienti
Alcune aziende, come BioNTech e Pfizer in Europa e Sinovac in Cina, hanno testato i loro candidati vaccini in diversi studi in parallelo. Ad esempio, hanno testato lo stesso vaccino, ma in gruppi di età diversi o con dosaggi diversi.
Se le sperimentazioni cliniche hanno esito positivo, un’azienda può richiedere formalmente agli organismi di regolamentazione l’approvazione del proprio vaccino per l’uso da parte del pubblico.
Tre autorità di regolamentazione sono considerate particolarmente importanti in questo contesto: la Food and Drug Administration (FDA) negli Stati Uniti, l’Agenzia europea per i medicinali (EMA) e la Pharmaceuticals and Medical Device Agency in Giappone.
Cosa succede dopo che un vaccino è stato approvato?
Quando un vaccino viene approvato, non significa che tutti possano ottenerlo immediatamente.
In primo luogo, il vaccino deve essere prodotto su scala di massa. Con COVID-19, i produttori mirano a produrre miliardi di dosi entro la fine del 2021.
In secondo luogo, gli esperti di logistica devono garantire la distribuzione appropriata del vaccino e la società deve decidere chi riceve il vaccino per primo.
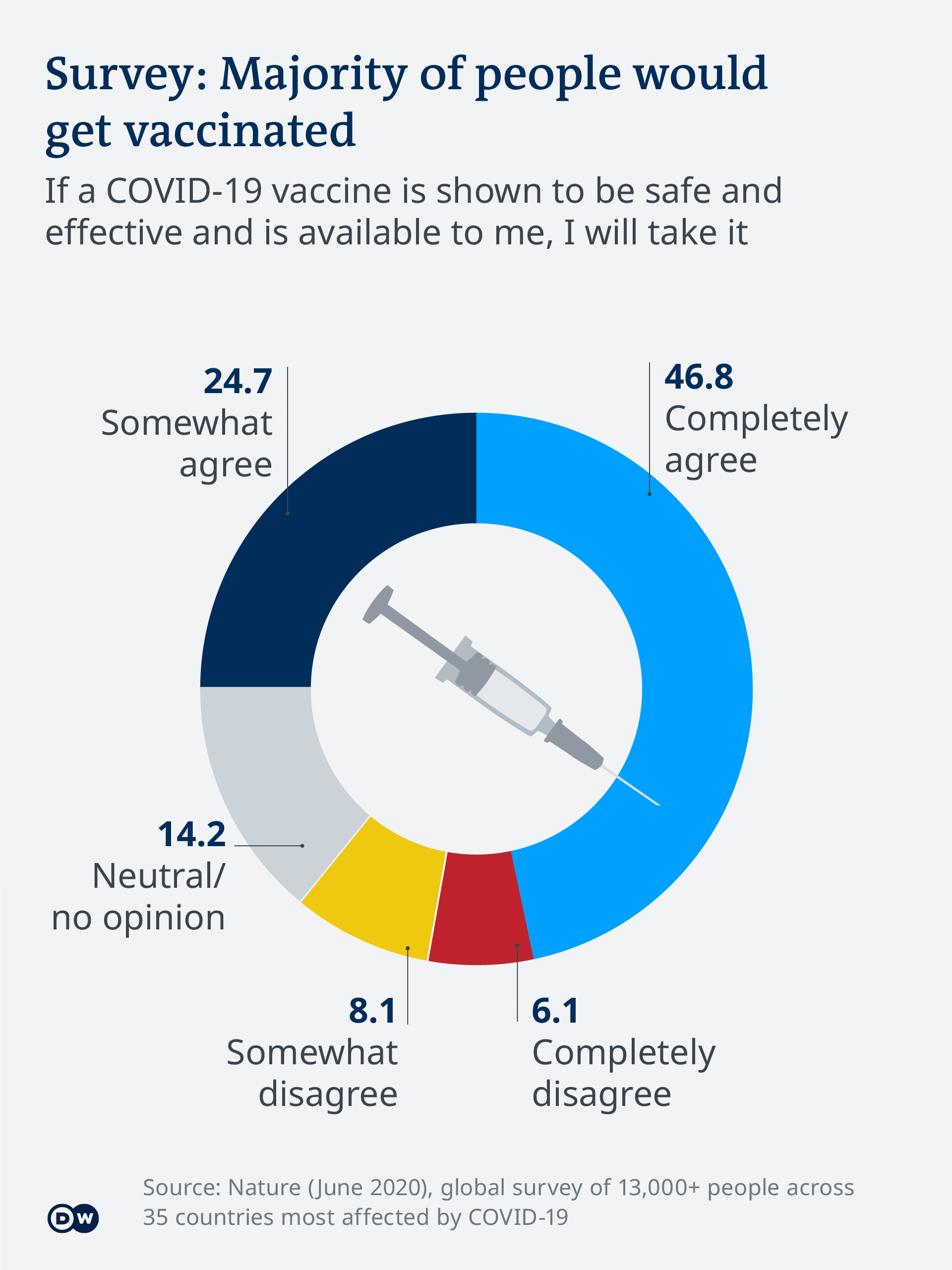
Alla fine, però, spetterà a ciascuno di loro decidere. Un sondaggio su oltre 13.000 persone in 35 paesi più colpiti da COVID-19 ha mostrato che la maggior parte delle persone interrogate sceglierebbe di vaccinarsi.
Quando arriverà il vaccino COVID-19?
Possono essere necessari diversi anni per sviluppare un vaccino efficace e sicuro. In media, ci vogliono dai 10 ai 12 anni, ma può richiedere più tempo. La ricerca di un vaccino contro l’HIV è andata avanti dall’inizio degli anni ’80 e, finora, senza successo.
Nel caso di COVID-19, i ricercatori stanno correndo per accorciare il tempo normalmente impiegato a causa della pandemia in corso. Nonostante la pressione che ciò comporta, gli sviluppatori di vaccini, i produttori e l’ Organizzazione Mondiale della Sanità (OMS) affermano che non ci saranno compromessi sulla sicurezza.
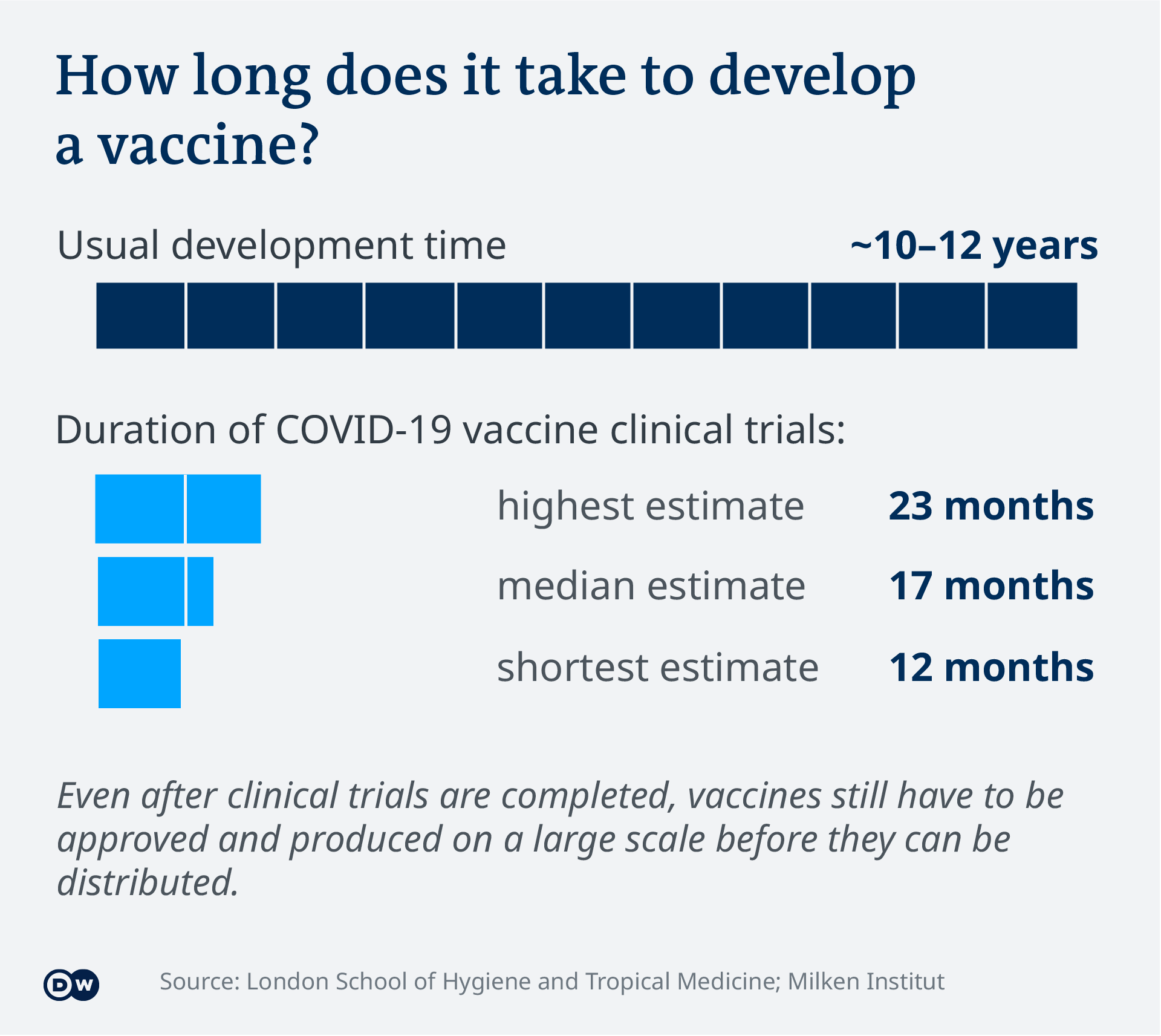
I team di ricerca mirano ad accelerare o limitare, il tempo necessario per ottenere l’approvazione durante la pandemia a una durata media di 17 mesi.
Tuttavia, quello sarà solo l’inizio. Una volta completati con successo gli studi clinici e approvato e prodotto un vaccino, i ricercatori iniziano la fase IV, durante la quale osservano i progressi dei pazienti vaccinati.
Vedi anche:Candidato vaccino PFIZER E BIONTECH più del 90% efficace nel prevenire COVID-19
Quali tipi di vaccini sono in fase di sviluppo?
I ricercatori stanno perseguendo dieci diversi approcci per i vaccini contro COVID-19.
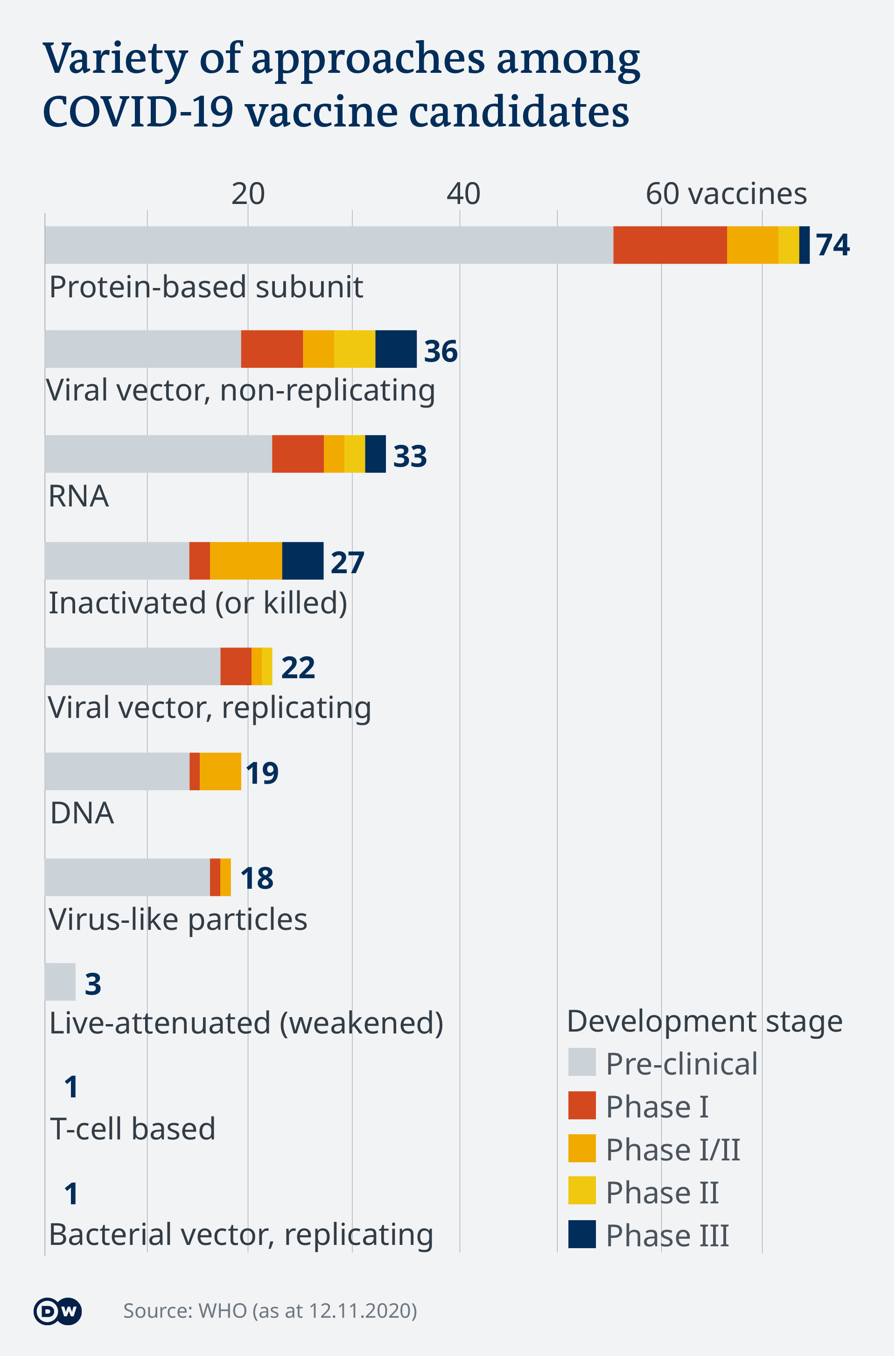
La maggior parte dei candidati al vaccino utilizza una subunità a base di proteine , quindi, invece di utilizzare un virus patogeno completo, sono costruiti su un piccolo componente di esso, come una proteina che si trova nel suo guscio esterno.
Tale proteina viene somministrata ai pazienti in una dose elevata, con l’obiettivo di indurre una reazione rapida e forte da parte del sistema immunitario umano.
La speranza è che il sistema immunitario “ricordi” la proteina e inneschi una reazione di difesa simile se o quando entra in contatto con il virus vero e proprio.
I vaccini contro l’epatite B e l’HPV (papillomavirus umano), ad esempio, si basano su questo principio.
Tre approcci sono arrivati alla fase III.
I vettori virali non replicanti sono un tipo di cosiddetti vaccini ricombinanti: i ricercatori modificano le informazioni genetiche del virus accendendo o spegnendo o alterando determinate funzioni. In questo modo possono, ad esempio, ridurre l’infettività di un virus. Tali modificazioni genetiche, tuttavia, richiedono che la scienza abbia già una conoscenza dettagliata di quali parti del materiale genetico di un virus sono responsabili di quali funzioni in modo che siano in grado di manipolarle efficacemente. Il termine “non replicante” significa che il virus contenuto nel vaccino entra nelle cellule del corpo umano, ma non è in grado di riprodursi da solo.
I vaccini inattivati utilizzano una versione “morta” dell’agente patogeno. Tendono a fornire un livello di protezione inferiore rispetto ai vaccini vivi. Alcuni vaccini di questa classe devono essere somministrati più volte per ottenere un’immunità sufficiente. Esempi di vaccini inattivati includono quelli contro l’influenza e l’epatite A.
I vaccini a RNA seguono una strategia diversa, senza utilizzare alcun componente “reale” del virus. Invece, i ricercatori mirano a indurre il corpo umano a produrre da solo uno specifico componente virale. Poiché viene creato solo questo componente specifico, nessun virus completo può assemblarsi da solo. Tuttavia, il sistema immunitario impara a riconoscere i componenti non umani e innescare una reazione di difesa.
Chi sta lavorando a un vaccino COVID-19?
Al momento in cui scrivo, ci sono oltre 100 gruppi di ricerca in tutto il mondo, che stavano sviluppando un vaccino COVID-19. Finora, 10 team hanno avanzato i loro vaccini candidati alla terza fase degli studi clinici.
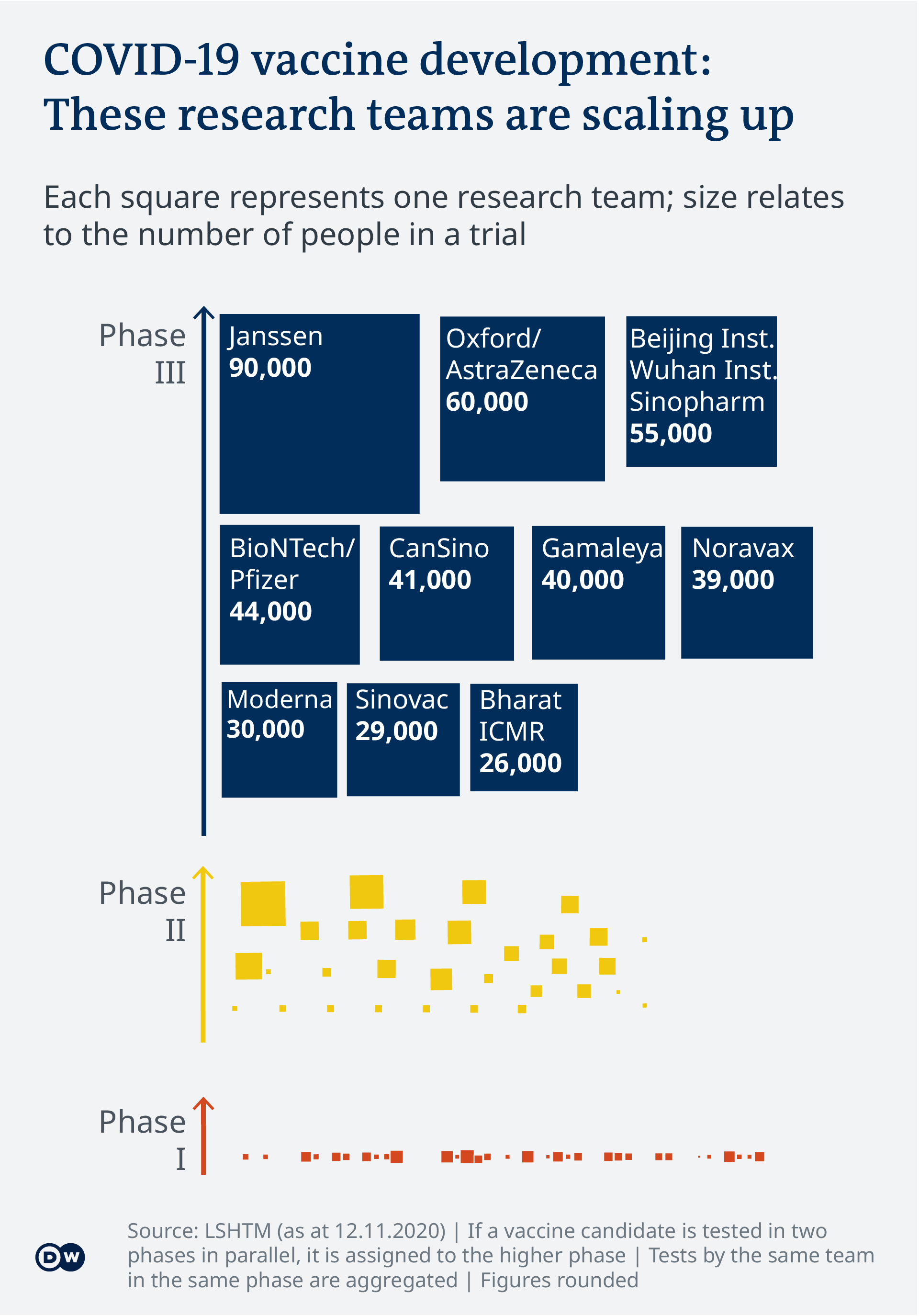
Cinque team si distinguono per aver condotto gli studi clinici più estesi:
- Una società belga, Janssen Pharmaceutical, sta testando il suo vaccino candidato, che si basa su un vettore virale non replicante, su circa 90.000 persone negli Stati Uniti, Argentina, Brasile, Colombia e Belgio.
- In una partnership pubblico-privata tra l’Università di Oxford e la società britannica AstraZenca, i ricercatori stanno testando il loro candidato vaccino su circa 60.000 persone negli Stati Uniti, Cile, Perù e Regno Unito. Il loro vaccino si basa su un principio simile a quello di Janssen.
- Una compagnia cinese, Sinopharm, sta lavorando in varie costellazioni con il Beijing Institute e il Wuhan Institute. Prendendo insieme tutte le serie di prove, i ricercatori stanno testando un vaccino “inattivato” su circa 55.000 persone in Bahrain, Giordania, Egitto, Marocco, Argentina e Perù.
- Un’azienda tedesca, BioNTech, sta perseguendo un approccio diverso: si sta concentrando sulla tecnologia basata sull’RNA e testando il suo vaccino candidato su circa 44.000 persone negli Stati Uniti, in Argentina e in Brasile, tra gli altri paesi.
- Un’altra azienda cinese, CanSino , sta testando il suo candidato vaccino su circa 41.000 persone in Pakistan.
Fonte: dw.com

