(Malaria-Immagine Credit Public Domain).
Un candidato vaccino, chiamato R21, ha dimostrato di essere efficace fino all’80% nel prevenire la malaria nei bambini piccoli, secondo i risultati degli ultimi studi.
Ciò segue da uno studio pubblicato nel 2021 dallo stesso team dell’Università di Oxford che ha dimostrato che il vaccino a tre dosi era efficace fino al 77% nel prevenire la malaria. Il loro ultimo studio mostra che un booster, somministrato un anno dopo, mantiene i livelli di protezione dal 70% all’80%, suggerendo che è possibile una protezione a lungo termine.
I ricercatori di Oxford hanno riferito alla BBC che il loro vaccino può essere prodotto per “pochi dollari” e hanno un accordo per produrre oltre 100 milioni di dosi all’anno.
Tuttavia, c’è ancora un grande ostacolo da superare. Gli studi clinici di fase 3 – la fase finale dei test sull’uomo prima che si possa richiedere l’approvazione normativa – devono ancora essere condotti.
Una lunga strada con molti vicoli ciechi
La ricerca per sviluppare un vaccino contro la malaria è iniziata quasi 100 anni fa. Già negli anni ’40, negli animali e nell’uomo erano stati condotti tentativi di protezione dall’infezione della malaria iniettando parassiti inattivati. Da allora, gli sforzi incessanti sono continuati fino a quando i progressi della biochimica e della biologia molecolare hanno permesso agli scienziati di isolare le proteine dal parassita plasmodio che causa la malaria da utilizzare nel vaccino e produrle in laboratorio.
Si prevedeva che queste proteine inducessero una migliore immunità contro le infezioni. Sebbene il parassita abbia le stesse proteine, la loro accessibilità ed esposizione al sistema immunitario possono essere meno efficaci nell’indurre una risposta. Inoltre, l’uso di parassiti interi inattivati porta altri potenziali problemi, come la tossicità e persino la riattivazione del parassita che causa un’infezione attiva.
Queste moderne tecniche hanno portato allo sviluppo alla fine degli anni ’80 del vaccino SPf66 che comprendeva diverse molecole sintetiche del parassita note per essere riconosciute dal sistema immunitario negli esseri umani. Il vaccino, sviluppato in Colombia, è stato sperimentato in vari paesi del Sud America, ottenendo un’efficacia dal 35% al 60%. Ma quando i test sono stati estesi ad altri continenti, l’efficacia è stata inferiore: dall’8% al 30% in Africa e nessuna protezione in Asia.
Sebbene deludenti, questi risultati sono stati incoraggianti perché è stata raggiunta una certa immunità, dimostrando che è possibile un vaccino contro il più grande killer del mondo tropicale.
Molti vaccini sono stati progettati da quando hanno utilizzato diversi componenti del parassita e testati in studi clinici, incluso RTS,S che è diventato il primo vaccino antimalarico autorizzato. Il vaccino contiene parte di una delle principali proteine che si trovano sulla superficie del parassita che avvia l’infezione: il cosiddetto stadio di sporozoite (vedi grafico sotto) che infetta il fegato.
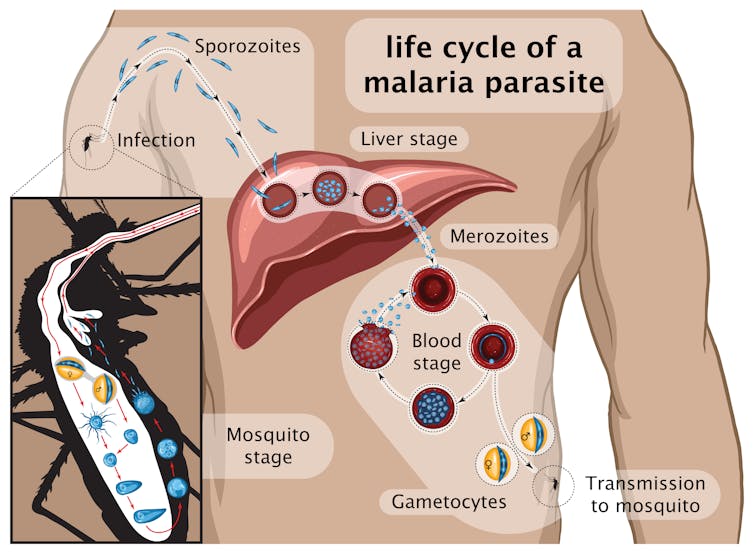
RTS,S è stato ampiamente testato in Africa, raggiungendo livelli di protezione di circa il 40% che sono diminuiti nel tempo. Si basa sulla stessa molecola di parassita utilizzata in R21.
Raggiungere livelli elevati di protezione contro la malaria si è rivelato molto difficile. Anche nei casi in cui sono stati ottenuti risultati promettenti, l’efficacia è diminuita drasticamente quando si testano i vaccini in modo più ampio.
Un altro problema è che, molto spesso, l’immunità acquisita da questi vaccini candidati è diminuita nel tempo. L’immunità a lungo termine è importante perché il rischio di infezione persiste per tutta la vita, in particolare nelle aree in cui la trasmissione è elevata.
Perché è stato così difficile trovare un vaccino efficace
I progressi nel sequenziamento genico negli ultimi decenni ci hanno permesso di analizzare il genoma del parassita che causa la malaria.
Il sequenziamento dei campioni di pazienti provenienti da tutto il mondo ha cambiato la nostra comprensione del parassita e della malattia. È diventato chiaro che non esiste un parassita, ma molti ceppi geneticamente distinti. E questa diversità si riflette nei componenti del parassita, compresi quelli usati nei vaccini.
Poiché i vaccini sono stati sviluppati con ceppi di parassiti tenuti in laboratorio, l’identità del vaccino è limitata a quel particolare parassita e, di conseguenza, il sistema immunitario sarà addestrato a riconoscere parassiti simili ma non necessariamente altri ceppi geneticamente diversi. Questo problema è aggravato dalla complessità del ciclo di vita di questi parassiti e dalle differenze nella dinamica dell’infezione nelle diverse regioni del mondo.
Vedi anche:Vaccino contro la malaria ha successo sorprendente
In Africa, la trasmissione della malattia è elevata e, di conseguenza, è comune che le persone vengano infettate da diversi parassiti geneticamente diversi. Quindi, se il vaccino è efficace contro versioni genetiche limitate, alcune verranno eliminate dal sistema immunitario, ma non altre. Questo è un grosso problema nello sviluppo di un vaccino efficace contro la malaria perché rende difficile eliminare il parassita dal corpo. Questo potrebbe anche essere almeno in parte il motivo per cui la maggior parte dei vaccini testati finora hanno una bassa protezione che diminuisce nel tempo.
L’alto livello di protezione ottenuto con R21, il vaccino contro la malaria sviluppato dagli scienziati dell’Università di Oxford, è davvero promettente.
La protezione che offre sarà seguita da vicino con grandi aspettative per scoprire se può essere sostenuta a lungo termine. Sarà anche molto importante testarlo in diverse parti del mondo per scoprire se offre un’ampia protezione. E, infine, sarà anche utile sapere se può proteggere i bambini più grandi e gli adulti e diventare uno strumento preventivo generale contro la malaria.
Autore: Docente Senior, Genetica Molecolare, Università dell’Hertfordshire
Fonte: The Conversation

