(Cancro-Immagine Credit Public Domain).
Scienziati dell’Università di Oxford e del Ludwig Institute for Cancer Research stanno basandosi sul successo del vaccino Oxford-AstraZeneca contro SARS-CoV-2 per sviluppare un vaccino per curare il cancro. I ricercatori hanno progettato un vaccino terapeutico contro il cancro a due dosi utilizzando la tecnologia del vaccino vettoriale virale di Oxford. Quando è stato testato su modelli di tumore murino, il vaccino contro il cancro ha aumentato i livelli di cellule T antitumorali che si infiltravano nei tumori e ha migliorato l’efficacia dell’immunoterapia contro il cancro. Rispetto alla sola immunoterapia, la combinazione con il vaccino ha mostrato una maggiore riduzione delle dimensioni del tumore e migliorato la sopravvivenza dei topi.
Lo studio, condotto dal gruppo del Professor Benoit Van den Eynde presso il Ludwig Institute for Cancer Research, dell’Università di Oxford, in collaborazione con i co-autori Professor Adrian Hill e la Dott.ssa Irina Redchenko del Jenner Institute dell’Università, è stato pubblicato oggi sul Journal for ImmunoTherapy of Cancer.
L’immunoterapia contro il cancro, che interviene sul sistema immunitario di un paziente contro un tumore, ha portato a notevoli miglioramenti nei risultati per alcuni malati di cancro. L’immunoterapia anti-PD-1 agisce bloccando le cellule T antitumorali per uccidere le cellule tumorali. Tuttavia, nonostante questo successo, la terapia anti-PD-1 è inefficace nella maggior parte dei malati di cancro. Una delle ragioni della scarsa efficacia della terapia antitumorale anti-PD-1 è che alcuni pazienti hanno bassi livelli di cellule T antitumorali. La tecnologia vaccinale di Oxford, utilizzata nella creazione del famoso vaccino Oxford-AstraZeneca COVID-19, genera forti risposte delle cellule T CD8+, necessarie per buoni effetti antitumorali.
Il team ha sviluppato un vaccino antitumorale terapeutico a due dosi con diversi vettori virali prime e boost, uno dei quali è lo stesso del vettore del vaccino Oxford-AstraZeneca COVID-19. Al fine di creare un trattamento vaccinale mirato specificamente alle cellule cancerose, il vaccino è stato progettato per colpire due proteine di tipo MAGE presenti sulla superficie di molti tipi di cellule cancerose. Chiamati MAGE-A3 e NY-ESO-1, questi due obiettivi erano stati precedentemente convalidati dal Ludwig Institute.
Esperimenti preclinici in modelli di tumore murino hanno dimostrato che il vaccino contro il cancro ha aumentato i livelli di cellule T CD8+ infiltranti il tumore e ha migliorato la risposta all’immunoterapia anti-PD-1. Il vaccino combinato e il trattamento anti-PD-1 hanno portato a una maggiore riduzione delle dimensioni del tumore e hanno migliorato la sopravvivenza dei topi rispetto alla sola terapia anti-PD-1.
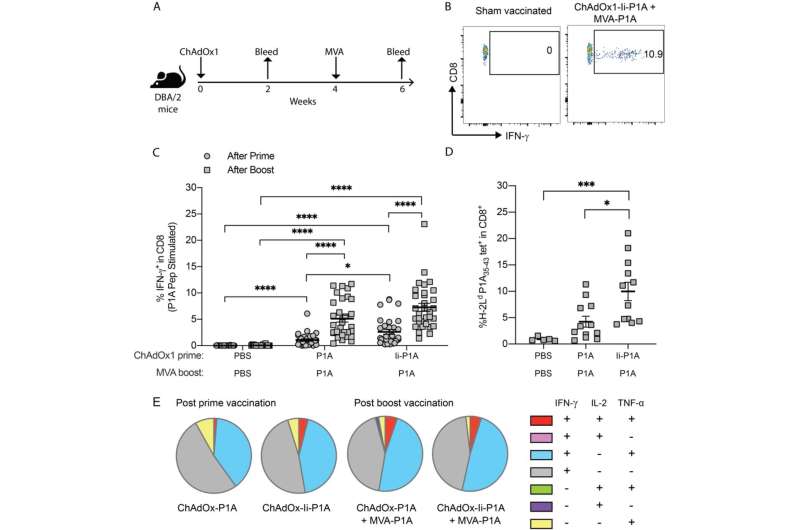
Immagine: Figura 1. I grafici a torta mostrano la proporzione relativa media di ogni sottoinsieme che produce citochine rispetto alle cellule T CD8+ antigene-specifiche totali. Credito: DOI: 10.1136/jitc-2021-003218.
Benoit Van den Eynde, Professore di immunologia dei tumori all’Università di Oxford, membro del Ludwig Institute for Cancer Research e Direttore del de Duve Institute, Belgio, afferma: “Sapevamo dalla nostra precedente ricerca che le proteine di tipo MAGE agiscono come bandiere sulla superficie delle cellule tumorali per attirare le cellule immunitarie che distruggono i tumori. Le proteine MAGE hanno un vantaggio rispetto ad altri antigeni del cancro come bersagli vaccinali poiché sono presenti su un’ampia gamma di tipi di tumore. Ciò amplia il potenziale beneficio di questo approccio alle persone con molti tipi diversi di cancro.
“Importante per la specificità del bersaglio, gli antigeni di tipo MAGE non sono presenti sulla superficie dei tessuti normali, il che riduce il rischio di effetti collaterali causati dal sistema immunitario che attacca le cellule sane“.
Vedi anche:Come il colesterolo alto alimenta il cancro
Uno studio clinico di fase 1/2a sul vaccino contro il cancro in combinazione con l’immunoterapia anti-PD-1 in 80 pazienti con carcinoma polmonare non a piccole cellule sarà lanciato entro la fine dell’anno come collaborazione tra Vaccitech Oncology Limited (VOLT) e Cancer Research UK Centro per lo sviluppo dei farmaci.
Adrian Hill, Lakshmi Mittal and Family Professorship of Vaccinology e Direttore del Jenner Institute, Università di Oxford, afferma: “Questa nuova piattaforma di vaccini ha il potenziale per rivoluzionare il trattamento del cancro. Il prossimo studio sul cancro del polmone non a piccole cellule segue una fase 2a sperimentazione di un simile vaccino contro il cancro alla prostata intrapresa dall’Università di Oxford che sta mostrando risultati promettenti. I nostri vaccini contro il cancro provocano forti risposte delle cellule T CD8+ che si infiltrano nei tumori e mostrano un grande potenziale nel migliorare l’efficacia della terapia con blocco del checkpoint immunitario e migliorare i risultati dei pazienti con il cancro”.
Tim Elliott, Kidani Professor of Immuno-oncology presso l’Università di Oxford e co-Direttore di Oxford Cancer, afferma: “A Oxford, stiamo combinando la nostra competenza scientifica fondamentale nell’immunologia e nella scoperta di antigeni con la ricerca traslazionale sulle piattaforme di vaccini. Riunendo questi team possiamo continuare ad affrontare la sfida significativa di ampliare l’impatto positivo dell’immunoterapia a beneficio di più pazienti”.