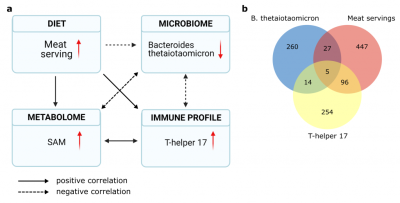
(SM-Immagine: complesse interazioni rivelate tra carne, batteri intestinali e sclerosi multipla. In (a), le frecce nere piene mostrano relazioni che sono positivamente correlate: ad esempio, l’aumento del consumo di carne è correlato all’aumento della SAM nel flusso sanguigno. Le frecce tratteggiate mostrano relazioni correlate negativamente: ad esempio, un aumento della SAM nel sangue è correlato a un minor numero di batteri Bacteroides thetaiotaomicron nell’intestino. In (b), i cerchi colorati mostrano il numero di metaboliti del sangue associati a ciascun fattore o combinazione di fattori (per gentile concessione del Dr. Yanjiao Zhou).
“Mangiare più carne, avere meno batteri nell’intestino e più cellule immunitarie nel sangue, sono tutti fattori collegati alla sclerosi multipla”, riporta un team di ricercatori guidati dalla UConn Health e dalla Washington University School of Medicine. Il lavoro, pubblicato nel numero del 27 gennaio di EBioMedicine, ha svelato sottili connessioni che potrebbero portare a una migliore comprensione delle cause della malattia.
La sclerosi multipla (SM) è una malattia autoimmune che colpisce meno di 3 milioni di persone in tutto il mondo, ma costa 28 miliardi di dollari all’anno solo negli Stati Uniti. La SM è più diffusa in regioni specifiche, in particolare alle medie latitudini settentrionali, suggerendo che la geografia è in qualche modo collegata alla malattia, forse coinvolgendo la dieta. Ma è stato difficile individuare le esatte relazioni tra dieta, risposta immunitaria e SM. La SM è ovviamente una malattia autoimmune in cui il corpo attacca l’isolante che circonda i suoi nervi. Quando l’isolante è sufficientemente danneggiato, i nervi iniziano a non funzionare correttamente e non funzionano correttamente come fili con isolante sfilacciato. Ma in primo luogo non si sa cosa spinga il corpo ad attaccare “l’isolamento del sistema nervoso”.
Sempre più prove hanno suggerito che i batteri potrebbero essere coinvolti. I batteri che vivono nelle nostre viscere possono influenzare il nostro sistema immunitario. E ciò che mangiamo può influenzare i batteri nelle nostre viscere. Il Dottor Yanjiao Zhou della UConn Health School of Medicine ha collaborato con la Dottoressa Laura Piccio della Washington University e ora dell’Università di Sydney per studiare il microbioma intestinale, il sistema immunitario, la dieta e i metaboliti del sangue in 49 volontari: 25 pazienti con SM e 24 sani controlli: per cercare correlazioni che potrebbero essere sottili, ma importanti.
“Abbiamo trovato una serie di batteri intestinali associati alla SM e alla gravità della disabilità dei pazienti con SM“, afferma Zhou. “Abbiamo anche riscontrato un aumento dei marcatori autoimmuni e dei metaboliti caratteristici nella SM. Ma ciò che è veramente interessante è come questi sistemi si connettono tra loro e come la dieta sia coinvolta in queste connessioni. Utilizzando approcci multi-OMICS, cerchiamo di chiudere il cerchio e mostrare le associazioni tra più sistemi“.
“Questo è il primo studio che utilizza un approccio integrato per analizzare l’interazione tra dieta, microbioma intestinale, sistema immunitario e metabolismo e il loro contributo alla patogenesi e alla progressione della malattia nelle persone con SM. Apre una nuova modalità per affrontare le future questioni scientifiche guardando non a un singolo fattore, ma alle loro complesse interazioni. Questo approccio può portare all’identificazione di reti rilevanti che potrebbero essere manipolate per la prevenzione delle malattie o per l’intervento terapeutico”, afferma Piccio.
Vedi anche: SM progressiva:l’idrossiclorochina ritarda la disabilità
Il legame sistemico più forte che i ricercatori hanno trovato riguardava il consumo di carne. La loro analisi ha collegato un maggiore consumo di carne a una diminuzione della popolazione di Bacteroides thetaiotaomicron nell’ecologia intestinale delle persone. B. thetaiotaomicron è associato alla digestione dei carboidrati dalle verdure.
Un maggiore consumo di carne, osservato nei pazienti con SM, è stato anche collegato a un aumento delle cellule T-helper 17 nel sistema immunitario e a un aumento della S-adenosil-L-metionina (SAM) nel sangue.
La relazione tra consumo di carne e disabilità e gli altri fattori non era deterministica; alcune persone sane mangiano molta carne. Ma lo schema di tutti i fattori suggerisce che, nella SM, qualcosa va storto con i batteri intestinali delle persone che li dissociano dal sistema immunitario, portando a un aumento delle cellule T-helper 17 e ad attacchi autoimmuni al sistema nervoso. E questo tende ad essere associato al consumo di carne.
In futuro, il team vorrebbe espandere la ricerca per includere più persone, comprese quelle con una forma più grave di SM. Alla fine i ricercatori sperano di capire meglio il rapporto causa-effetto tra dieta, ecosistemi batterici nell’intestino e risposta immunitaria e potenzialmente aiutare a prevenire o mitigare i sintomi della SM nelle persone che soffrono della malattia.
Questa ricerca è stata finanziata da Strategic Pharma-Academic Research Consortium (SPARC) Awards.
Fonte:Università del Connecticut