(Schizofrenia-immagine Credit Public Domain).
I ricercatori che studiano una proteina fortemente legata alla schizofrenia sono i primi a determinarne la funzione, riconducendola a una struttura nell’ippocampo chiamata giro dentato.
Nel processo di risoluzione di un mistero lungo decenni su una particolare proteina, gli scienziati hanno identificato una posizione specifica nel cervello in cui potrebbe avere origine la schizofrenia.
La notizia: nonostante l’identificazione di molti geni che mostrano qualche legame con la schizofrenia, identificare una parte del cervello che è probabilmente responsabile del disturbo con un alto livello di certezza si è rivelato estremamente difficile, fino ad ora.
Perché è importante: sapere dove cercare e cosa cercare potrebbe aiutare a identificare le persone a rischio di schizofrenia prima che il disturbo colpisca e potrebbe portare a nuove misure diagnostiche, preventive e terapeutiche.
- La schizofrenia colpisce circa 20 milioni di persone in tutto il mondo.
- I sintomi includono allucinazioni, deliri, affettività piatta (mancanza di espressione emotiva), perdita del senso dell’identità personale e perdita di memoria.
Una proteina senza ruolo
Lo studio, guidato dai ricercatori dell’USC Dornsife College of Letters, Arts and Sciences e pubblicato online il 10 febbraio su Nature Communications, è incentrato su una proteina chiamata SAP97 che si trova nei neuroni nel cervello.
- Gli scienziati hanno recentemente scoperto che le mutazioni che inibiscono la funzione di SAP97 possono dare origine alla schizofrenia.
- Queste mutazioni sono legate a un aumento di 40 volte del rischio di sviluppare la schizofrenia, il più grande aumento del rischio documentato per qualsiasi mutazione fino ad oggi.
- La normale funzione di SAP97, ovvero cosa fa normalmente e dove lo fa nel cervello, è rimasta sfuggente per molti anni.
- Non sapere come o dove funziona la proteina ha anche tenuto un velo sul perché le mutazioni in SAP97 porterebbero alla schizofrenia.
Dal ricercatore principale: “La funzione ridotta di SAP97 può benissimo dar luogo al più grande aumento del rischio di schizofrenia negli esseri umani che conosciamo, ma la funzione di SAP97 è stata un mistero per decenni. Il nostro studio rivela dove funziona SAP97 nel cervello e mostra esattamente cosa provocano ai neuroni le mutazioni associate alla schizofrenia in questa proteina”, dice Bruce Herring, assistente Prof. di scienze biologiche all’USC Dornsife.
Vedi anche:Schizofrenia e disturbo bipolare: i pazienti sperimentano declino cognitivo
Uno sguardo più profondo
SAP97 appartiene a una famiglia di proteine che regolano la segnalazione glutamatergica tra i neuroni e influenzano il modo in cui i ricordi vengono creati e archiviati.
- La segnalazione glutammatergica è un modo importante con cui i neuroni comunicano tra loro che coinvolge i neuroni che rilasciano il neurotrasmettitore glutammato sui neuroni vicini.
- Gli esperimenti fino ad ora non sono riusciti a dimostrare che SAP97 svolge un ruolo significativo nella regolazione della segnalazione glutamatergica nel cervello.
- La mancanza di prove per la funzione di SAP97 nella regolazione della comunicazione tra i neuroni ha frustrato gli scienziati, data la crescente evidenza della connessione della proteina alla schizofrenia.
Cosa hanno fatto gli scienziati: senza l’attività SAP97 evidente nelle regioni cerebrali studiate tradizionalmente, Herring e il suo team hanno scelto di guardare una regione diversa del cervello che è stata teoricamente collegata alla schizofrenia, chiamata giro dentato.
- Il giro dentato si trova all’interno dell’ippocampo.
- Controlla la memoria episodica contestuale, il ricordo cosciente delle esperienze di vita che include ciò che è accaduto insieme a quando e dove è accaduto.
- La memoria episodica contestuale è spesso alterata nei soggetti con schizofrenia e tali alterazioni possono contribuire allo sviluppo di altri sintomi associati al disturbo.
Studiando ratti con SAP97 danneggiato, i ricercatori hanno cercato cambiamenti nell’attività nel giro dentato e li hanno trovati.
- I neuroni nel giro dentato con funzione SAP97 ridotta hanno mostrato aumenti estremamente grandi nella segnalazione glutamatergica.
- L’aumento della segnalazione con SAP97 mutato suggerisce che la proteina normalmente aiuta a smorzare la segnalazione glutamatergica specificamente all’interno del giro dentato.
- I grandi aumenti della segnalazione glutamatergica nel giro dentato causati dalla ridotta funzione di SAP97 hanno anche prodotto deficit significativi nella memoria episodica contestuale nei roditori, un segno distintivo della schizofrenia.
Una novità scientifica: i risultati sono i primi a confermare dove nel cervello è attivo SAP97 e a collegare direttamente le alterazioni della funzione del giro dentato allo sviluppo della schizofrenia.
Qual è il prossimo passo?
Negli studi futuri, Herring e il suo team hanno in programma di cercare l’attività SAP97 in altre aree del cervello. Inoltre determineranno se le mutazioni legate alla schizofrenia in altre proteine producono aumenti simili nella segnalazione glutamatergica nel giro dentato. Il loro lavoro in corso aiuterà in modo significativo lo sviluppo di strategie di trattamento più efficaci per questo disturbo storicamente enigmatico.
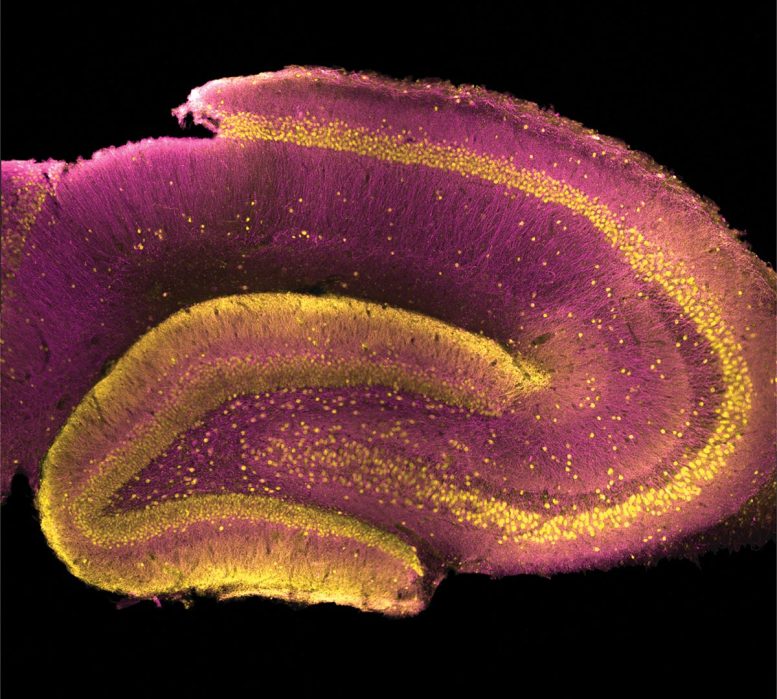
Immagine: il giro dentato appare come un corpo spesso, per lo più giallo, a forma di C al centro a sinistra di questa sezione trasversale di un ippocampo di ratto. Credito: USC Dornsife/Yuni Kay
Oltre all’autore corrispondente Herring, ulteriori ricercatori dello studio sono gli studenti laureati della USC Dornsife Yuni Kay (primo autore), Linda Tsan, Chen Tian e Anna Pushkin; le postdoc della USC Dornsife Léa Décarie-Spain e Anastasiia Sadybekov; Vsevolod Katritch, Professore associato di biologia e chimica quantitativa e computazionale e Scott Kanoski, Professore associato di scienze biologiche e l’ex postdoc della USC Dornsife Elizabeth Davis.
Lo studio è stato finanziato dalla borsa di studio del National Institute of Mental Health, dalla borsa di studio del National Institute of Neurological Disorders and Stroke numero e dalla Simons and McKnight Foundations.
Fonte: Nature

