Obesità-Immagine Credit Public Domain-
I farmaci che riducono l’eccesso di peso legato a problemi di obesità o salute cronici, hanno mostrato risultati sorprendenti negli studi e nella pratica.
Il pubblico partecipante alla Conferenza ObesityWeek a San Diego, in California, nel novembre 2022, era in attesa di conoscere i risultati di un test farmacologico molto atteso.
I relatori, ricercatori affiliati alla società farmaceutica Novo Nordisk, con sede a Bagsværd, in Danimarca, non hanno deluso. Hanno descritto i dettagli di un’indagine su un promettente farmaco anti-obesità negli adolescenti, un gruppo notoriamente resistente a tale trattamento. I risultati hanno stupito i ricercatori: un’iniezione settimanale per quasi 16 mesi, insieme ad alcuni cambiamenti nello stile di vita, ha ridotto il peso corporeo di almeno il 20% in più di un terzo dei partecipanti. Precedenti studi avevano dimostrato che il farmaco, Semaglutide, era altrettanto impressionante negli adulti.
“La presentazione si è conclusa come nessun’altra Conferenza”, afferma Yanovski, co-Direttore dell’Office of Obesity Research presso l’Istituto nazionale statunitense per il diabete e le malattie digestive e renali a Bethesda, nel Maryland. “Un applauso sostenuto ha echeggiato nella stanza come se fossi a uno spettacolo di Broadway”, dice.
Questa energia ha pervaso il campo della medicina dell’obesità negli ultimi anni. Dopo decenni di lavoro, i ricercatori stanno finalmente vedendo segni di successo: una nuova generazione di farmaci anti-obesità che riducono drasticamente il peso senza i gravi effetti collaterali che hanno afflitto gli sforzi precedenti.
Questi farmaci stanno arrivando in un’epoca in cui l’obesità sta crescendo in modo esponenziale. L’obesità mondiale è triplicata dal 1975; nel 2016, secondo l’Organizzazione Mondiale della Sanità (OMS), circa il 40% degli adulti era considerato in sovrappeso e il 13% era obeso. Con il peso extra spesso aumenta il rischio di condizioni di salute come il diabete di tipo 2, le malattie cardiache e alcuni tipi di cancro. L’OMS raccomanda diete più sane e attività fisica per ridurre l’obesità, ma i farmaci potrebbero aiutare quando i cambiamenti dello stile di vita non sono sufficienti. I nuovi farmaci imitano gli ormoni noti come incretine, che abbassano la glicemia e frenano l’appetito. Alcuni sono già stati approvati per il trattamento del diabete di tipo 2 e stanno iniziando a ottenere l’approvazione per indurre la perdita di peso.
La capacità di sciogliere il peso modificando la biologia dà credito all’idea che l’obesità sia una malattia. In passato, gli scienziati e il pubblico spesso pensavano che le persone con obesità semplicemente non avessero la forza di volontà per perdere peso. Ma stanno crescendo le prove che i corpi della maggior parte delle persone hanno una dimensione naturale che può essere difficile da cambiare. “Il corpo difenderà il suo peso”, afferma Richard DiMarchi, chimico dell’Università dell’Indiana a Bloomington.
Tuttavia, alcuni ricercatori temono che questi farmaci giochino sull’ossessione di alcune società per la magrezza. La dimensione del corpo non è sempre un buon predittore di salute. “Sono davvero riluttante a essere entusiasta di qualcosa che penso sia potenzialmente dannoso dal punto di vista dello stigma del peso“, afferma Sarah Nutter, psicologa dell’Università di Victoria in Canada, specializzata in stigma del peso e immagine corporea.
Le domande sulla ricerca di farmaci anti-obesitàabbondano!! Chi risponderà al trattamento? E le persone dovranno assumere questi farmaci per tutta la vita? C’è un’enorme barriera all’accesso, dato che hanno anche un prezzo elevato: le iniezioni spesso costano fino a 1.000 dollari al mese.
“Tuttavia, i ricercatori sull’obesità stanno celebrando questi sviluppi. Per la prima volta, gli scienziati possono alterare farmacologicamente il peso in modo sicuro”, afferma il medico-scienziato Matthias Tschöp, amministratore delegato di Helmholtz Monaco di Baviera in Germania. “È davvero ‘la’ svolta trasformativa!!”.
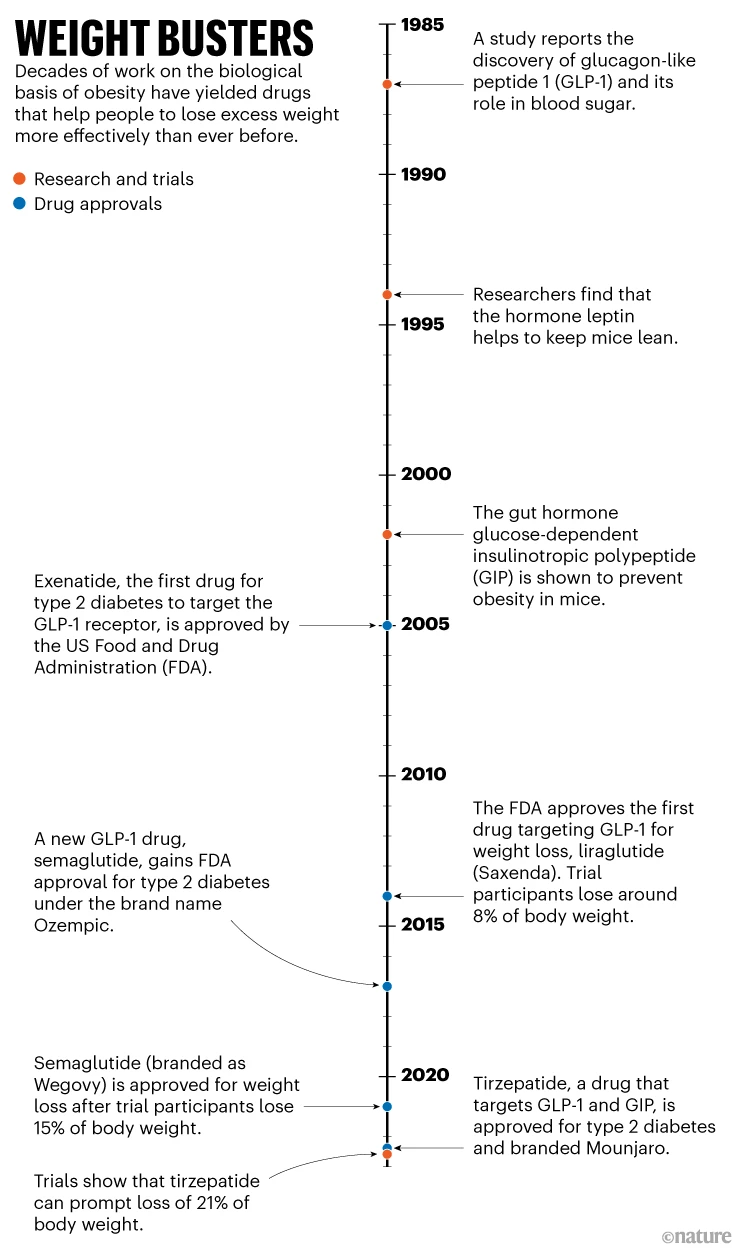
CACCIA AGLI ORMONI
I semi del successo di oggi sono stati seminati decenni fa, quando Jeffrey Friedman stava correndo per capire quale mutazione genetica stava facendo mangiare i topi nel suo laboratorio fino a diventare obesi. Nel 1994, Friedman, un genetista molecolare della Rockefeller University di New York City, scoprì che il gene difettoso codificava la leptina, un ormone prodotto dal tessuto adiposo e che induce una sensazione di pienezza. Somministrare integratori di leptina ai topi che ne erano privi ha ridotto la fame e il peso corporeo.
“Questo ha davvero rivoluzionato il nostro pensiero sulle basi biologiche dell’obesità e sulla regolazione dell’appetito“, afferma Yanovski.
Seguì un’esplosione di ricerca sulle basi dell’obesità, insieme alla ricerca sui trattamenti farmacologici. Ma questi primi farmaci hanno portato solo a una modesta perdita di peso e a gravi effetti collaterali, specialmente sul cuore.
Anche prima della scoperta della leptina, i ricercatori stavano cercando ormoni che regolassero i livelli di glucosio nel sangue e ne avevano trovato uno chiamato GLP-1 (glucagon-like peptide 1). “Sembrava avere l’effetto opposto del diabete di tipo 2 – il GLP-1 aumentava la produzione di insulina e riduceva la glicemia – rendendolo un approccio allettante per il trattamento dell’obesità”, afferma Jens Juul Holst, un fisiologo medico dell’Università di Copenaghen, che ha scoperto e caratterizzato BPL-1.
Vedi anche:Obesità e cancro: trattamento mirato grazie a un interruttore metabolico
Negli anni 2000, la Food and Drug Administration (FDA) degli Stati Uniti ha iniziato ad approvare farmaci che imitavano il GLP-1 come trattamenti per il diabete di tipo 2 (vedi ‘Weight busters’). Ma gli scienziati hanno notato che i partecipanti agli studi clinici hanno anche perso peso, a causa dell’effetto del GLP-1 sui recettori nel cervello che regolano l’appetito e su quelli nell’intestino che rallentano la digestione. Nel corso del tempo, le aziende hanno iniziato a provare questi farmaci per il diabete per la perdita di peso. Entro la metà degli anni 2010, uno di questi farmaci, Liraglutide, era in grado di provocare una perdita di peso corporeo in media di circa l’8%, 5 punti percentuali in più rispetto alle persone che assumevano un placebo, clinicamente rilevante, ma non sorprendente.
Ma all’inizio del 2021, gli scienziati sono rimasti sbalorditi da uno studio clinico di fase III che studiava un nuovo farmaco dello stesso tipo: Semaglutide. “La molecola, una versione modificata di Liraglutide, agisce sugli stessi percorsi, ma rimane intatta e attiva nel corpo più a lungo“, afferma DiMarchi. “Potrebbe anche avere un migliore accesso alle regioni del cervello che regolano l’appetito”, aggiunge.
Coloro che hanno ricevuto iniezioni settimanali di semaglutide hanno perso, in media, il 14,9% del loro peso corporeo dopo 16 mesi di trattamento; quelli che hanno ricevuto un placebo hanno perso in media il 2,4%. Nel 2021, quattro anni dopo averlo approvato per il diabete, la FDA ha approvato Semaglutide per la perdita di peso negli adulti con obesità.
“Storicamente, non è stato possibile ridurre in modo sicuro il peso corporeo di oltre il 10% attraverso metodi farmacologici“, afferma Timo Müller, biologo e Direttore dell’Helmholtz Munich Institute for Diabetes and Obesity.” Ma questi trattamenti più recenti migliorano anche la salute cardiovascolare“, aggiunge, “l’opposto delle iterazioni passate”.
Ora potrebbe esserci in città un farmaco ancora più efficace: il farmaco Tirzepatide che non prende di mira solo il recettore del GLP-1; imita anche un altro ormone coinvolto nella secrezione di insulina, noto come polipeptide insulinotropico glucosio-dipendente (GIP). Approvato nel 2022 per il diabete di tipo 2, questo trattamento, sviluppato da Eli Lilly, con sede a Indianapolis, Indiana, ha portato a un calo del peso corporeo in media del 21% alla dose più alta, rispetto al 3% del placebo.
Non è chiaro perché imitare entrambi gli ormoni funzioni meglio che imitarne solo uno. Müller afferma che la tirzepatide potrebbe essere un attivatore più potente del recettore del GLP-1 e che il GIP potrebbe aiutare a rendere gli effetti collaterali del GLP-1 più tollerabili, consentendo dosi più elevate. È anche possibile che il GIP possa guidare da solo la perdita di peso.
Nonostante le incertezze, i livelli di perdita di peso dopo il trattamento con Tirzepatide si avvicinano a quelli normalmente ottenibili solo attraverso la chirurgia bariatrica. Questa procedura riduce il peso corporeo del 30% o più dopo sei mesi e la perdita di peso continua per il prossimo anno o due.
“Dieci anni fa, se mi avessi detto che abbiamo qualcosa che ci avvicina molto alla chirurgia bariatrica, avrei detto che non era possibile”, afferma Ruth Gimeno, vice-Presidente del gruppo per la ricerca su diabete, obesità e inizio sviluppo clinico presso Eli Lilly. La società prevede di richiedere l’approvazione del farmaco, in attesa dei risultati di un secondo studio di fase III che si concluderà nell’aprile 2023.
MISTERO DEL MECCANISMO
Nonostante i risultati promettenti, Tirzepatide ha lasciato perplessi i ricercatori. È chiaro come il GLP-1 aiuti a stimolare la perdita di peso, ma il ruolo di GIP è una sorpresa. In effetti, gli scienziati hanno a lungo pensato che il GIP incoraggi effettivamente l’obesità: i topi con recettori GIP disfunzionali sono resistenti all’obesità. Pertanto, per indurre la perdita di peso, i ricercatori hanno pensato che il recettore dovesse essere spento. Ma Tirzepatide fa il contrario.
“Siamo stati i primi a avere questa folle idea”, afferma Müller, che collabora con Novo Nordisk. “E siamo stati piuttosto pesantemente criticati sul campo“.
Müller e i suoi colleghi, inclusi DiMarchi e Tschöp, sapevano che GIP stimola la secrezione di insulina a seconda dei livelli di glucosio nel sangue, proprio come il GLP-1. Così hanno sviluppato molecole che imitavano entrambi gli ormoni. Dopo che i primi studi hanno dimostrato che l’attivazione di entrambi i recettori GIP e GLP-1 ha causato la perdita di peso, le aziende farmaceutiche hanno creato le proprie molecole ottenendo gli stessi risultati, confermando così che il metodo ha funzionato.
Tuttavia, non tutti hanno cambiato le loro opinioni su GIP. Holst ritiene che Tirzepatide sia semplicemente un super potente imitatore del GLP-1. Eli Lilly sta conducendo studi clinici in fase iniziale con farmaci che prendono di mira solo il GIP, che secondo Holst risolverà il dibattito in corso.
E la società biofarmaceutica Amgen, con sede a Thousand Oaks, in California, sta perseguendo un farmaco che attiva il recettore GLP-1 contrastando il recettore GIP. I primi dati degli studi clinici mostrano che questo trattamento ha ridotto il peso corporeo fino a circa il 15% dopo 12 settimane.
Altri approcci includono i “tripli agonisti” che imitano le azioni di GLP-1, GIP e un terzo ormone, il glucagone, che stimola anche la secrezione di insulina. Si stanno esplorando anche altri ormoni intestinali coinvolti nell’appetito, come il peptide YY. E alcuni ricercatori stanno studiando l’anticorpo monoclonale Bimagrumab, che aumenta la massa muscolare mentre diminuisce il grasso.
DOMANDE APERTE
Una grande domanda che i ricercatori devono affrontare ora è se le persone avranno bisogno di assumere questi farmaci per tutta la vita per mantenere il loro peso. Un sottogruppo di partecipanti alla sperimentazione clinica che hanno interrotto l’assunzione di Semaglutide e interrotto gli interventi sullo stile di vita dello studio hanno riguadagnato circa i due terzi del peso perso dopo un anno.
Un’altra incognita è chi risponderà a questi farmaci e chi no. È troppo presto per dirlo ora, ma i farmaci sembrano essere meno efficaci per la perdita di peso nelle persone con diabete di tipo 2 rispetto a quelle senza. “Condizioni come la steatosi epatica e la presenza di grasso intorno agli organi, noto come grasso corporeo viscerale, potrebbero anche influenzare il modo in cui le persone rispondono a diversi farmaci“, afferma Tschöp.
Alcuni ricercatori temono anche che, offrendo una soluzione per il peso nelle società che premiano la magrezza, questi farmaci possano anche inavvertitamente rafforzare il controverso legame tra eccesso di peso e salute. Uno studio ha rilevato che quasi il 30% delle persone considerate obese sono metabolicamente sane. “Un altro ha mostrato che altri problemi di salute tendono ad essere un migliore predittore del rischio di morte di qualcuno rispetto al peso, dimostrando la necessità di considerare fattori diversi dal peso quando si giudica la salute”, dice Nutter.
“Patologizzare la salute di una persona semplicemente basandosi sul suo peso corporeo è potenzialmente molto, molto dannoso”, aggiunge.
Nutter è preoccupato che le persone possano iniziare questi trattamenti – i cui effetti collaterali, come nausea e vomito, possono essere gravi – per sfuggire allo stigma del peso, piuttosto che per soddisfare un vero bisogno di salute.
Altri si preoccupano dell’idea che questi farmaci offrano una soluzione rapida. “Questo è un malinteso comune sulla chirurgia bariatrica”, afferma Leslie Heinberg, psicologa clinica presso la Cleveland Clinic in Ohio, specializzata in salute comportamentale bariatrica e immagine corporea. “Alcune persone che si aggrappano ancora a quelle convinzioni sbagliate diranno: ‘Oh, ora le persone possono semplicemente prendere questa pillola e questa è la via più semplice per uscire dall’obesità‘”, dice.
Tuttavia, c’è molta richiesta. E sebbene questi farmaci stiano entrando nel mercato, non tutti coloro che ne hanno bisogno avranno accesso.
Per cominciare, sono costosi – Semaglutide per la perdita di peso, etichettato come Wegovy, costa circa $ 1.300 al mese – e molte compagnie assicurative negli Stati Uniti si rifiutano di coprire la spesa, principalmente a causa di un malinteso su ciò che causa l’obesità e vedendo i trattamenti come “droga vanitosa”.
“La gente parla di alcuni di questi farmaci come rivoluzionari”, afferma Patty Nece, pPresidente del consiglio di amministrazione dell’Obesity Action Coalition (OAC), un gruppo di difesa con sede a Tampa, in Florida. Ma, aggiunge, “Per un singolo paziente, non cambierà mai il gioco se non può permetterselo o non ha accesso ad esso”.
Organizzazioni come l’OAC stanno spingendo le aziende farmaceutiche a offrire programmi convenienti.
Qualunque siano i costi iniziali, alcuni scienziati sottolineano che affrontare l’obesità potrebbe consentire ai sistemi sanitari di risparmiare enormi quantità di denaro riducendo una serie di condizioni legate alla malattia.
Sebbene i ricercatori stiano ancora analizzando la complessa combinazione di cause dell’obesità, tra cui la genetica, l’ambiente e il comportamento, molti sostengono l’idea che la biologia abbia un ruolo significativo. Mangiare sano e fare esercizio fisico faranno sempre parte del trattamento, ma molti pensano che questi farmaci siano un’aggiunta promettente. E alcuni ricercatori pensano che poiché questi farmaci agiscono attraverso meccanismi biologici, aiuteranno le persone a capire che il peso corporeo di una persona è spesso al di fuori del loro controllo solo attraverso i cambiamenti dello stile di vita. “Tirzepatide mostra molto chiaramente che non si tratta di forza di volontà“, dice Gimeno.
Fonte: Scientific American

