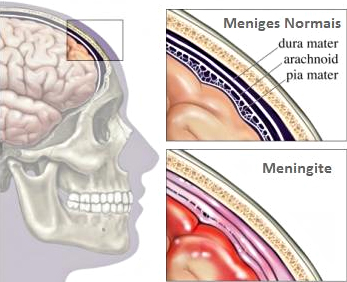
La meningite è un’infiammazione delle membrane (le meningi) che avvolgono il cervello e il midollo spinale. La malattia è generalmente di origine infettiva e può essere virale, batterica o causata da funghi.
La forma virale, detta anche meningite asettica, è quella più comune: di solito non ha conseguenze gravi e si risolve nell’arco di 7-10 giorni.
La forma batterica è più rara ma estremamente più seria, e può avere conseguenze fatali.
Il periodo di incubazione della malattia può variare a seconda del microorganismo causale.
Nel caso della meningite virale va dai 3 ai 6 giorni, per la forma batterica dai 2 ai 10 giorni.
L’infezione si trasmette attraverso il contatto con le secrezioni orali o le goccioline di saliva.
La malattia è contagiosa solo durante la fase acuta dei sintomi e nei giorni immediatamente precedenti l’esordio.
I batteri più frequentemente in causa sono tre:
- Neisseria meningitidis (meningococco) è un ospite frequente delle prime vie respiratorie. Dal 2 al 30% della popolazione sana alberga meningococchi nel naso e nella gola senza presentare alcun sintomo, e questa presenza non è correlata a un aumento del rischio di meningite o di altre malattie gravi. La trasmissione avviene per via respiratoria, e il rischio di sviluppare la malattia sembra maggiore in persone che hanno acquisito l’infezione da poco, rispetto a chi è portatore da più tempo. Esistono 13 diversi sierogruppi di meningococco, ma solo 5 (denominati A, B, C, W 135 e Y) causano meningite e altre malattie gravi. In Italia e in Europa i sierogruppi B e C sono i più frequenti.
I sintomi non sono diversi da quelli delle altre meningiti batteriche, ma nel 10-20% dei casi la malattia è rapida e acuta, con un decorso fulminante che può portare al decesso in poche ore, anche in presenza di una terapia adeguata.
I malati sono considerati contagiosi per circa 24 ore dall’inizio della terapia antibiotica specifica. La contagiosità è comunque bassa, e i casi secondari sono rari. Il meningococco può tuttavia dare origine a focolai epidemici.
Disponibile un vaccino contro il meningococco C. - Streptococcus pneumoniae (pneumococco) è, dopo il meningococco, uno degli agenti più comuni della meningite. Oltre alla meningite, può causare polmonite o infezioni delle prime vie respiratorie, come l’otite. Come il meningococco, si trasmette per via aerea e può trovarsi nelle prime vie respiratorie, senza causare alcuna malattia. Esistono molti tipi di
- pneumococco. Le meningiti da pneumococco si presentano in forma sporadica; non è indicata la profilassi antibiotica di chi è stato in contatto con un caso.
- Haemophilus influenzae tipo b (emofilo o Hib) era fino alla fine degli anni novanta la causa più comune di meningite nei bambini fino a 5 anni. Con l’introduzione della vaccinazione i casi di meningite causati da questo batterio si sono ridotti moltissimo. In caso di meningite da Hib è indicata la profilassi antibiotica dei contatti stretti.
Per quanto riguarda la meningite virale, gli agenti più frequenti sono herpes virus ed enterovirus.
La meningite di origine fungina si manifesta invece soprattutto in persone con deficit della risposta immunitaria e può rappresentare un pericolo per la vita.La sintomatologia
I sintomi della meningite sono indipendenti dal germe che causa la malattia.
All’inizio i sintomi possono essere aspecifici: sonnolenza, cefalea, inappetenza. In genere, però, dopo 2-3 giorni peggiorano e compaiono nausea e vomito, febbre, pallore, fotosensibilità; tipiche la rigidità della nuca e quella all’estensione della gamba.
Nei neonati alcuni di questi sintomi non sono molto evidenti, mentre può esserci un pianto continuo, irritabilità e sonnolenza al di sopra della norma, e scarso appetito. A volte si nota l’ingrossamento della testa, soprattutto nei punti non ancora saldati completamente (le fontanelle), che può essere palpato facilmente. Le complicanze
La malattia può avere complicazioni anche gravi, con danni neurologici permanenti, come la perdita dell’udito, della vista, della capacità di comunicare o di apprendere, problemi comportamentali e danni cerebrali, fino alla paralisi.
Tra le complicazioni di natura non neurologica, possibili i danni renali e alle ghiandole surrenali, con conseguenti squilibri ormonali.La terapia
Il trattamento deve essere tempestivo. La meningite batterica viene trattata con antibiotici; la cura è più efficace se il ceppo agente dell’infezione viene caratterizzato e identificato. Nel caso di meningiti virali, non c’è cura antibiotica, ma la malattia è meno grave e i sintomi si risolvono di solito nel corso di una settimana, senza necessità di alcuna terapia specifica.Le misure di profilassi
Occorre identificare i contatti stretti da sottoporre a chemioprofilassi o a sorveglianza sanitaria. Quindi, individuare i conviventi e coloro che hanno avuto contatti stretti con l’ammalato nei 10 giorni precedenti la data della diagnosi.I 10 giorni sono il tempo massimo previsto per la sorveglianza sanitaria, tenuto conto del massimo periodo di incubazione della malattia. Qualora al momento dell’identificazione fossero già trascorsi 10 giorni dall’ultimo contatto, i soggetti esposti non sono più considerati a rischio (vedi Circolare min. n. 4 del 13 marzo 1998).