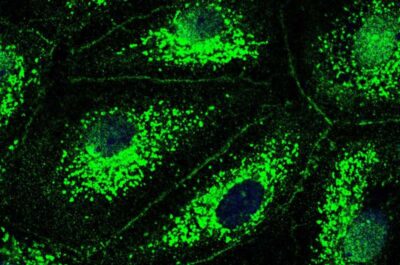
Polmonite-Immagine al microscopio a fluorescenza delle cellule nei vasi sanguigni del polmone. Lo studio ha dimostrato per la prima volta che queste cellule possiedono un canale del cloruro CFTR (verde) e che la perdita di questo canale indotta dall’infiammazione polmonare si traduce in un aumento della permeabilità dei vasi polmonari. I nuclei delle cellule appaiono come macchie scure rotonde e le membrane cellulari appaiono come linee sottili. Credito: Charité | Lasti Erfinanda
Agenti patogeni come SARS-CoV-2 e pneumococco possono causare gravi polmoniti. Se poi le vie aeree si riempiono di liquido, il paziente rischia di sviluppare una sindrome da distress respiratorio acuto. I ricercatori della Charité—Universitätsmedizin Berlin hanno ora scoperto i meccanismi molecolari che innescano l’accumulo di liquidi nei polmoni.
Questo sviluppo li ha anche portati a scoprire una potenziale nuova terapia: un farmaco per la fibrosi cistica, Ivacaftor, si è rivelato efficace nei loro esperimenti di laboratorio, alimentando la speranza che potesse essere usato per trattare la polmonite indipendentemente dall’agente patogeno che l’ha causata.
Lo studio è stato pubblicato sulla rivista Science Translational Medicine.
La polmonite è la causa più comune di accumulo di liquidi nei polmoni. Questa condizione, nota come edema polmonare, fa sì che parti degli spazi aerei si riempiano di fluido invece che di aria, il che impedisce loro di svolgere il loro lavoro di scambio di gas. I pazienti faticano a respirare e il loro corpo non riceve abbastanza ossigeno. La diagnosi è sindrome da distress respiratorio acuto o ARDS.
“Nonostante le procedure mediche all’avanguardia, circa il 40% dei pazienti con ARDS muore in terapia intensiva. Il problema è che gli antibiotici, gli antivirali e le terapie di modulazione immunitaria raramente funzionano abbastanza bene”, afferma il leader dello studio, il Prof. Dott. Wolfgang Kuebler, Direttore del l’Istituto di Fisiologia a Charité. “Ecco perché abbiamo adottato un approccio molto diverso nel nostro studio. Invece di concentrarci sull’agente patogeno, ci siamo concentrati sul rafforzamento della funzione di barriera dei vasi sanguigni nei polmoni”.
Questo ha senso, poiché i vasi sanguigni sono la fonte del fluido nell’edema polmonare. I vasi polmonari diventano permeabili, consentendo al fluido del sangue di fluire nel tessuto circostante e quindi inondare gli spazi aerei.
Ma cosa causa effettivamente questo edema polmonare? Quali sono i meccanismi molecolari sottostanti? Un gruppo di ricerca della Charité guidato dal Prof. Kuebler si è proposto di rispondere a queste domande.
I ricercatori hanno eseguito esperimenti utilizzando cellule, tessuto polmonare e polmoni isolati. Lo studio si è concentrato sul canale del cloruro CFTR che gli scienziati sanno si trova principalmente nelle cellule della mucosa delle nostre vie respiratorie. Lì, svolge un ruolo importante nel mantenere il nostro muco sottile in modo che possa defluire facilmente. I ricercatori hanno ora dimostrato per la prima volta che anche le cellule nei vasi sanguigni dei polmoni hanno CFTR e che la sua presenza è drasticamente ridotta nella polmonite.
Vedi anche:Polmonite: nuovo sensore distingue tra polmonite virale e batterica
Per scoprire quale ruolo gioca CFTR nei vasi polmonari e cosa succede a livello molecolare quando il canale del cloruro viene perso, i ricercatori hanno bloccato il canale con un inibitore e hanno osservato il numero di ioni cloruro nelle cellule. Hanno quindi utilizzato una speciale tecnica di imaging nota come imaging di immunofluorescenza.
“Abbiamo visto che l’inibizione del CFTR ha innescato una cascata molecolare che alla fine provoca la permeabilità dei vasi sanguigni del polmone“, afferma il Dott. Lasti Erfinanda, che lavora anche presso l’Istituto di fisiologia ed è l’autore principale dello studio. “Quindi CFTR svolge effettivamente un ruolo chiave nello sviluppo dell’edema polmonare“.
I risultati dello studio indicano che la perdita di CFTR provoca l’accumulo di cloruro nelle cellule perché smette di essere trasportato al di fuori di esse. L’eccesso di cloruro innesca la segnalazione che termina con un flusso incontrollato di calcio nelle cellule attraverso un canale del calcio.
“L’aumento della concentrazione di calcio provoca quindi la contrazione delle cellule vascolari, proprio come l’effetto che il calcio ha sulle cellule muscolari“, spiega il Prof. Kuebler. “Ciò si traduce in spazi vuoti tra le cellule, che consentono al fluido di fuoriuscire dai vasi sanguigni. I canali del cloruro sono quindi fondamentali per mantenere la funzione di barriera dei vasi polmonari”.
Il team di ricerca ha quindi affrontato un’altra domanda: come si potrebbe attenuare o prevenire la perdita di canali del cloro nei vasi polmonari indotta dalla polmonite? Per rispondere a questa domanda, i ricercatori hanno utilizzato un agente terapeutico classificato come modulatore CFTR e attualmente utilizzato per il trattamento della fibrosi cistica.
Nei pazienti affetti da fibrosi cistica, una mutazione genetica impedisce al canale del cloruro CFTR di funzionare correttamente nelle cellule della mucosa delle vie aeree, determinando un muco molto viscoso. “Ivacaftor è un farmaco che aumenta le possibilità di apertura del canale del cloruro, che aiuta il muco a fluire attraverso le vie aeree”, afferma il Dott. Erfinanda. “Volevamo vedere se avrebbe avuto anche un effetto positivo sulle cellule nei vasi sanguigni dei polmoni”.
Ivacaftor ha reso i canali del cloruro più stabili: ha portato a una minore degradazione nei canali rispetto a quella tipicamente causata dai processi infiammatori del polmone. Esperimenti su modelli animali hanno mostrato lo stesso effetto: il trattamento con Ivacaftor ha aumentato la probabilità di sopravvivere a una polmonite grave, ha ridotto le lesioni polmonari e ha provocato sintomi molto più lievi e una condizione generale molto migliore che senza il farmaco.
“Non ci aspettavamo davvero che Ivacaftor funzionasse così bene”, afferma il Prof. Kuebler. “Speriamo che i nostri risultati aprano la strada agli studi clinici per testare l’efficacia dei modulatori CFTR nei pazienti con polmonite. Se questa terapia promettente e indipendente dai patogeni si fa strada nella pratica clinica, potrebbe portare benefici a un numero enorme di pazienti e prevenire l’insorgenza della polmonite diventando pericolosa per la vita, anche nel caso di agenti patogeni sconosciuti”.
Il Prof. Kuebler e il suo team stanno ora pianificando progetti di ricerca volti a sviluppare altre potenziali terapie basate sulla via di segnalazione CFTR. Stanno anche studiando quali pazienti hanno un rischio elevato di sviluppare ARDS, in modo da poter fornire a questi pazienti un trattamento preventivo e personalizzato.