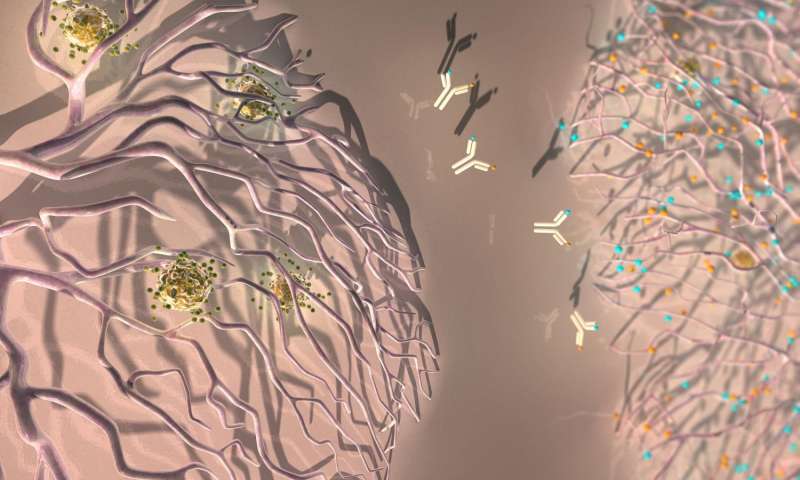
Immagine: un anticorpo contro ANGPT2 e VEGF riprogramma i vasi sanguigni del tumore per facilitare lo “stravaso” di cellule T anti-tumorali. Credit: Ella Studio Maru
Gli scienziati EPFL hanno migliorato l’efficacia dell’ immunoterapia del cancro, bloccando due proteine che regolano la crescita dei vasi sanguigni tumorali.
L’immunoterapia del cancro mira a migliorare o ripristinare la capacità del sistema immunitario del paziente – vale a dire le cellule T – inducendole a riconoscere e attaccare il cancro. Tuttavia, i tumori utilizzano diverse strategie per combattere gli attacchi del sistema immunitario, rendendo l’immunoterapia efficace solo in una minoranza dei pazienti.
Ad esempio, essi producono vasi sanguigni che bloccano l’arrivo delle cellule T. Gli scienziati dell’EPFL hanno migliorato l’efficacia dell’immunoterapia contro diversi tipi di cancro riprogrammando i vasi sanguigni nei tumori.
( Vedi anche:L’ aspirina aumenta l’efficacia dell’ immunoterapia nel trattamento del cancro).
Lo studio è stato pubblicato in Science Translational Medicine ed è apparso sulla copertina della rivista.
I vasi sanguigni tumorali sono essenziali per la fornitura di ossigeno e sostanze nutritive alle cellule tumorali in crescita. Il laboratorio di Michele De Palma alla EPFL ha focalizzata la sua attenzione su due proteine, VEGF e ANGPT2, che i tumori producono per stimolare la crescita di nuovi vasi sanguigni. Bloccare le azioni di VEGF e ANGPT2 può frenare la crescita dei vasi sanguigni, limitare la fornitura di ossigeno e sostanze nutritive e affamare i tumori.
Per bloccare sia VEGF che ANGPT2, gli scienziati dell’ EPFL hanno utilizzato un anticorpo chiamato A2V. Il team ha testato A2V in modelli sperimentali di tumore al seno, cancro del pancreas e melanoma. Essi hanno scoperto che A2V fornisce benefici terapeutici chiari, mentre gli anticorpi che bloccano VEGF o ANGPT2 hanno efficacia limitata. È importante sottolineare che A2V inibisce anche la formazione di metastasi, una condizione che è spesso letale nei pazienti con cancro.
A2V riprogramma i vasi sanguigni del tumore
Sotto l’influenza di VEGFA e ANGPT2, i vasi sanguigni tumorali acquisiscono anche una struttura aberrante che impedisce il passaggio delle cellule T, limitando così l’efficacia dell’ immunoterapia. A2V ha portato alla regressione di molti vasi sanguigni del tumore, ma alcuni persistevano anche dopo la terapia.
“Un dato interessante è che A2V non solo ha fatto regredire la maggior parte dei vasi sanguigni tumorali, ma ha anche invertito le caratteristiche aberranti di quelli che erano rimasti, rendendoli simili ai normali vasi sanguigni e più accessibili alle cellule T anti-tumorali”, dice il Dr. De Palma. Infatti, A2V ha promosso lo “stravaso” delle cellule T attivate nei tumori, un processo che è necessario per iniziare una risposta immunitaria contro il tumore.
I tumori possono inoltre eludere il rilevamento e gli attacchi delle cellule del sistema immunitario, come le cellule T, esprimendo alcune proteine, chiamate “ligandi del checkpoint del sistema immunitario”. Una di queste è la proteina PD-L1 (proteine della morte programmata 1), che si lega ad un recettore (PD-1) che è presente sulla superficie delle cellule T, impedendo loro di attaccare il tumore. Un modo per aggirare questo problema è quello di utilizzare farmaci chiamati inibitori del checkpoint immune, di solito anticorpi che trovano e si legano alle proteine del checkpoint immune sui tumori, lasciandoli così aperti agli attacchi del sistema immunitario.
I ricercatori hanno scoperto che l’accumulo di cellule T attivate intorno ai vasi sanguigni tumorali, che è stato promosso dalla terapia A2V, ha anche innescato una risposta difensiva. Tuttavia, i ricercatori hanno scoperto che è possibile superare questo problema utilizzando il recettore PD-1. Infatti, un anticorpo anti-PD-1 ha migliorato ulteriormente gli effetti antitumorali di A2V.
“Questi dati ci ricordano che i meccanismi di resistenza alle terapie anti-tumorali stanno sempre dietro l’angolo. Mentre A2V ha normalizzato i vasi sanguigni tumorali e facilitato l’arrivo di cellule T attivate, le cellule T antitumorali vengono rapidamente soppresse al momento del loro “stravaso” nel microambiente tumorale”, dice De Palma.
Lo studio ha importanti implicazioni per l’immunoterapia del cancro. “Il nostro lavoro suggerisce che alcuni farmaci anti-angiogenici, cioè inibitori ANGPT2, hanno effetti più profondi sui tumori di quanto inizialmente pensato. Oltre a prendere di mira i vasi sanguigni, contribuiscono ad avviare le risposte immunitarie anti-tumorali che possono essere rafforzate dal blocco checkpoint immune”.
Fonte: EPFEL