Immagine: HIV. Credit:Wikipedia.
Le cellule immunitarie nell’endometrio sono prese di mira dall’HIV e riprogrammate per consentire loro di sopravvivere e diffondere il virus in tutto il corpo.
L’HIV è stato scoperto negli anni ’80, ma da allora tutti i tentativi di sviluppare un vaccino sono falliti. I farmaci antiretrovirali sono stati utilizzati per aiutare a prevenire l’infezione da HIV, ma con un’efficacia limitata nelle donne. Questo problema è particolarmente importante nelle aree endemiche: nell’Africa subsahariana, ad esempio, circa l’80% delle nuove infezioni da HIV nelle persone di età compresa tra i 15 ei 19 anni si verifica nelle donne, il che significa che una giovane donna viene infettata ogni tre minuti.
La trasmissione sessuale è il meccanismo principale per l’acquisizione dell’HIV: il virus entra nel corpo attraverso il tratto genitale, instaura l’infezione genitale e quindi si diffonde ad altre parti del corpo. La prevenzione richiede quindi misure che impediscano al virus di infettare le cellule immunitarie nel tratto genitale. Imparare di più sulle cellule che vengono infettate e su come il virus si diffonde dal tratto genitale al resto del corpo, sono aree di intensa indagine.
Il tratto genitale femminile è suddiviso in diversi compartimenti anatomici ( Figura 1 ), ciascuno con funzioni diverse e le cellule immunitarie in questi compartimenti devono bilanciare il loro ruolo nella riproduzione con il loro ruolo nella protezione del corpo dalle infezioni. L’endometrio umano è particolarmente unico in quanto il tipo di cellule immunitarie presenti e le loro funzioni sono fortemente regolate ogni mese dagli ormoni sessuali che ottimizzano le condizioni per la gravidanza. Quando si parla di trasmissione sessuale dell’HIV, la maggior parte delle persone pensa che l’infezione avvenga nella vagina poiché i primi studi su primati non umani hanno identificato gruppi di cellule infettate da HIV nel tratto inferiore.
La maggior parte degli studi successivi sull’uomo si è concentrata anche sul tratto inferiore, in parte a causa del più facile accesso ai campioni genitali umani, e per lungo tempo il ruolo del tratto superiore è stato trascurato. Tuttavia, studi più recenti su primati non umani hanno dimostrato che l’infezione può verificarsi ovunque nel tratto genitale. Ora, in eLife, Nadia Roan (il Gladstone Institute e UC San Francisco) e colleghi – tra cui Dipartimento di Immunologia, Scuola di Medicina della Tufts University, Stati Uniti, riportano i risultati di esperimenti in vitro su cellule immunitarie chiamate cellule T che mostrano che anche l’endometrio nel tratto superiore è un potenziale portale di ingresso per l’HIV.
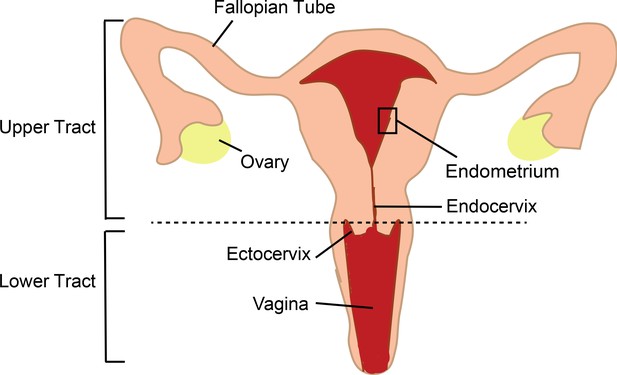
Il tratto genitale femminile e l’infezione da HIV.
Il tratto inferiore comprende la vagina e l’ectocervice; il tratto superiore comprende l’endocervice, l’endometrio, le tube di Falloppio e le ovaie.
L’ultimo lavoro differisce dagli studi precedenti in molti modi. Innanzitutto, si concentra sull’endometrio mentre, come menzionato sopra e con poche eccezioni, la ricerca precedente si è concentrata sul tratto inferiore. In secondo luogo, la metodologia è ottimizzata per modellare da vicino la trasmissione eterosessuale. In vivo, l’HIV viene trasportato nel tratto genitale dallo sperma ed è noto che solo alcuni virus (chiamati virus fondatori trasmessi) hanno la capacità di iniziare l’infezione. Per imitare questi aspetti in vitro, i ricercatori hanno eseguito infezioni in presenza di un componente selezionato dello sperma e utilizzando un virus fondatore trasmesso. I dettagli metodologici sono estremamente importanti quando si confrontano gli studi sull’infezione da HIV in vitro, poiché i componenti seminali e i ceppi virali influenzano l’infettività e la selezione delle cellule.
Infine, i ricercatori hanno utilizzato un’ampia fenotipizzazione cellulare, combinata con strumenti bioinformatici, per fornire la caratterizzazione più completa delle cellule T infettate da HIV nel tratto genitale, realizzata fino ad oggi.
I ricercatori hanno ottenuto biopsie endometriali e sangue dalle stesse donne, eseguito infezione da HIV in vitro e confrontato le cellule T fianco a fianco. In assenza di pre-attivazione in vitro (un metodo comune utilizzato per aumentare i livelli di infezione), hanno scoperto che le cellule T dell’endometrio erano più efficientemente infettate dall’HIV rispetto alle cellule T del sangue, indipendentemente dal fatto che le cellule T del sangue fossero attivate o meno. La caratterizzazione fenotipica ha confermato che rispetto ai linfociti T del sangue, i linfociti T dell’endometrio erano prevalentemente un tipo di linfociti T chiamati linfociti T effettori della memoria e che esprimevano livelli più elevati di CCR5, il co-recettore utilizzato dall’HIV per entrare nelle cellule genitali. Successivamente, utilizzando strumenti bioinformatici, i ricercatori hanno dimostrato che solo un sottoinsieme di cellule T del sangue era infettato preferenzialmente dall’HIV, mentre più sottoinsiemi di cellule T dell’endometrio erano infettati.
Vedi anche:Un farmaco iniettabile a lunga durata d’azione potrebbe prevenire e curare l’HIV
I sottoinsiemi preferenzialmente infettati includevano Th1, Th2 e Tfh. Precedenti studi sul tratto inferiore in donne e primati non umani avevano scoperto che un diverso sottoinsieme, Th17, era un bersaglio preferenziale per l’HIV. Le cellule Th17 sono abbondanti nei tessuti colonizzati dal microbiota, dove mediano la protezione immunitaria e aiutano a mantenere l’integrità delle barriere epiteliali, ma si trovano solo in piccole quantità nell’endometrio umano, come riportato dal presente autore e colleghi nel 2014 e confermato da Ma et al. Il livello delle cellule Th17 nell’endometrio può essere basso perché queste cellule sono state implicate in aborti ricorrenti. Le condizioni uniche nell’endometrio umano influenzano la suscettibilità alle infezioni e non possono essere completamente catturate dai modelli animali, quindi studi come questo sono necessari per comprendere l’infezione da HIV nelle donne.
Fondamentalmente, lo studio dimostra che l’HIV rimodella le cellule T endometriali che vengono infettate in modo da mantenere e diffondere l’infezione. Questi risultati forniscono diversi potenziali marcatori che potrebbero essere presi di mira nelle strategie future per limitare la sopravvivenza e la diffusione delle cellule infettate dall’HIV. Coerentemente con i rapporti precedenti, Ma et al. hanno osservato che l’HIV ha preso di mira le cellule T che esprimono una proteina chiamata CD69, ma hanno anche rilevato un’ulteriore sovraregolazione del CD69 a seguito dell’infezione. Considerando che CD69 media la ritenzione dei linfociti T sia nel tratto genitale che nei linfonodi, determinare il suo ruolo nel mantenimento e nella diffusione dell’infezione da HIV richiederà ulteriori indagini.
Questo lavoro sottolinea l’importanza di studiare tutti i singoli compartimenti all’interno del tratto genitale e la necessità che le strategie di prevenzione dell’HIV mirino all’intero tratto, compreso l’endometrio, e non solo al tratto inferiore. E data la diversità delle cellule T che possono essere infettate, è essenziale che le strategie che comportano l’aumento del numero di cellule T in vari tessuti per la protezione non aumentino anche il numero di cellule che possono essere prese di mira dal virus.
Lo studio solleva anche domande interessanti.
Come si confronta la suscettibilità all’HIV dei linfociti T dell’endometrio con quella dei linfociti T del tratto inferiore in queste condizioni metodologiche? L’infezione dell’endometrio è particolarmente incline alla diffusione o il rimodellamento dei linfociti T nel tratto inferiore avrebbe un impatto simile? Il rimodellamento è influenzato dall’ambiente dei tessuti e dagli ormoni sessuali? L’HIV rimodella le cellule Th17 nel tratto inferiore?
Per rispondere a queste domande sono necessari studi futuri che confrontino campioni del tratto superiore e inferiore delle stesse donne.
Fonte:eLifesciences
