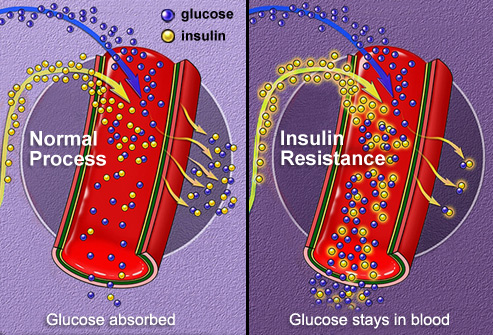
Secondo una nuova ricerca, il diabete di tipo 2 ha origini epatiche.
L’obesità colpisce fino a 650 milioni di persone in tutto il mondo ed è diventata uno dei più gravi problemi di salute globale. Tra i suoi effetti nocivi, aumenta il rischio di sviluppare condizioni metaboliche e principalmente il diabete di tipo 2. Ma i meccanismi molecolari con cui l’obesità predispone le persone allo sviluppo della resistenza all’insulina sono finora scarsamente compresi. Oggi, gli scienziati dell’ Università di Ginevra (UNIGE) rivelano i fattori che collegano l’obesità e l’insulino-resistenza, così come il ruolo chiave svolto dal fegato nell’insorgenza della malattia. Svelando come la proteina PTPR-γ, che è aumentata nell’obesità, inibisce i recettori dell’insulina situati sulla superficie delle cellule epatiche, gli scienziati aprono la porta a potenziali nuove strategie terapeutiche.
Lo studio è stato pubblicato in Nature Communications.
L’espansione delle cellule grasse, una caratteristica dell’obesità, porta ad un aumento dei segnali infiammatori che hanno effetti sul fegato e su molti altri organi. L’infiammazione indotta dall’obesità innesca l’attivazione di un fattore di trascrizione chiamato NF-kβ che sembra essere determinante nello sviluppo del diabete. Ma quali sono i meccanismi cellulari e molecolari esatti in gioco e come potrebbero portare a nuove strategie terapeutiche?
( Vedi anche:Diabete di tipo 2: nuovo trattamento per la insulino-resistenza).
“Per rispondere a queste domande, ci siamo concentrati su una proteina chiamata PTPR-γ (per il recettore gamma di tirosina fosfatasi proteica ), che è un obiettivo di NF-kβ”, spiega il Professor Roberto Coppari, coordinatore del Centro diabetologico della Facoltà di Medicina dell’UNIGE. “Prima abbiamo esaminato varie coorti umane – questi studi sull’uomo hanno indicato che il contenuto di PTPR-γ nel fegato aumenta dopo l’infiammazione, un effetto che potrebbe influenzare direttamente i recettori dell’insulina inibendo l’ azione dell’insulina “, aggiunge il ricercatore.
Nessun diabete senza PTPR-γ
Per testare la loro ipotesi, gli scienziati hanno modificato i livelli di espressione di PTPR-γ nei topi e osservato l’effetto sulla resistenza all’insulina. “I topi totalmente privi di PTPR-γ, quando assumevano una dieta ipercalorica, sviluppavano l’obesità, ma non mostravano alcun segno di resistenza all’insulina e sembravano essere completamente protetti dal diabete indotto dalla dieta”, spiega Xavier Brenachot, un ricercatore presso la Facoltà di Medicina dell’UNIGE e primo autore dello studio. Gli scienziati hanno anche somministrato lipopolisaccaride, una tossina relativa a determinati batteri del microbiota intestinale associati all’obesità e all’insulino-resistenza. Ancora una volta, gli animali privi di PTPR-γ non hanno sviluppato resistenza all’insulina.
Per affinare la loro analisi, Roberto Coppari ed i suoi colleghi hanno ricostituito l’espressione di PTPR-γ a livelli normali, ma solo negli epatociti ( cellule epatiche ). I topi erano di nuovo inclini alla resistenza all’insulina, indicando il ruolo chiave del fegato nello sviluppo del diabete di tipo 2. Inoltre, una sovraespressione nel fegato di PTPR-γ (che imita la fisiopatologia naturale dell’obesità ) è stata sufficiente a causare la resistenza all’insulina .
Un nuovo bersaglio terapeutico?
Le funzioni metaboliche di questa proteina non sono mai state caratterizzate; questa scoperta apre quindi la porta a potenziali nuove terapie. I ricercatori hanno precedentemente studiato le proteine PTP in cerca di trattamenti per il diabete, senza alcun risultato. Tuttavia, contrariamente ad alcuni membri della sua famiglia intracellulare, la proteina identificata a Ginevra si trova sulla membrana cellulare. È quindi è di accesso molto più facile per le molecole terapeutiche. È interessante notare che la forma stessa di questa proteina consente potenziali strategie di inibizione: quando due molecole indipendenti di PTPR-γ sono riunite da un ligando, non possono più agire. I ricercatori stanno ora lavorando all’identificazione del ligando endogeno prodotto dall’organismo o allo sviluppo di molecole che potrebbero imitare la sua funzione.
Come la ricerca traslazionale modella la medicina di domani
“Questo studio non sarebbe stato possibile senza l’ UNIGE Faculty Diabetes Centre, istituito nel 2015 per migliorare le interazioni tra ricercatori clinici e di base”, indica Roberto Coppari. “In effetti, la nostra ricerca è iniziata con le osservazioni cliniche fatte dal Prof. Francesco Negro – anche membro del UNIGE Faculty Diabetes Center – presso gli Ospedali universitari di Ginevra e speriamo ora che i nostri risultati pre-clinici e clinici saranno a loro volta tradotti in clinica per contribuire a una migliore gestione del diabete di tipo 2 che oggi colpisce un adulto su 11 a livello globale, ovvero 422 milioni di persone “.
Fonte: Nature