Immagine: cineoperatori di Hangzhou, in Cina, seguono le nuove norme sull’allontanamento e l’uso di maschere. Credito: AFP / Getty.
SARS-CoV-2, il nuovo coronavirus è qui e ci resterà a lungo: ecco cosa prevedono gli scienziati per i prossimi mesi e anni.
Giugno 2021.
Il mondo è in modalità pandemica da un anno e mezzo. Il virus continua a diffondersi lentamente; i blocchi intermittenti sono la nuova normalità. Un vaccino approvato offre sei mesi di protezione, ma l’accordo internazionale ha rallentato la sua distribuzione. Si stima che 250 milioni di persone siano state infettate in tutto il mondo e 1,75 milioni siano morte.
Scenari come questo ci inducono ad immaginare come potrebbe svolgersi la pandemia COVID-19 nel prossimo futuro.
In tutto il mondo, gli epidemiologi stanno costruendo proiezioni a breve e lungo termine come un modo per prepararsi e potenzialmente mitigare la diffusione e l’impatto di SARS-CoV-2, il virus che causa COVID-19. Sebbene le loro previsioni e tempistiche varino, i modellisti concordano su due cose: COVID-19 è qui per restare e il futuro dipende da molte incognite, incluso se le persone sviluppano un’immunità duratura al virus, se la stagionalità influisce sulla sua diffusione e – forse cosa più importante – le scelte fatte dai Governi e dagli individui. “Molti posti si stanno sbloccando e molti no. Non sappiamo ancora cosa accadrà “, afferma Rosalind Eggo, modellatrice di malattie infettive presso la London School of Hygiene & Tropical Medicine (LSHTM).
“Il futuro dipenderà in gran parte da quanto riprenderà il mescolamento sociale e dal tipo di prevenzione che facciamo“, afferma Joseph Wu, un modellatore di malattie presso l’Università di Hong Kong. I modelli recenti e le prove dei blocchi suggeriscono che i cambiamenti comportamentali possono ridurre la diffusione di COVID-19 se la maggior parte, ma non necessariamente tutte, le persone si conformano.
La scorsa settimana, il numero di infezioni da COVID-19 confermate ha superato i 15 milioni a livello globale, con circa 650.000 morti. “I blocchi si stanno allentando in molti paesi, portando alcune persone a presumere che la pandemia stia finendo”, afferma Yonatan Grad, epidemiologo presso la Harvard TH Chan School of Public Health di Boston, Massachusetts. “Ma non è così. Ci aspetta un lungo periodo”.
Se l’immunità al virus dura meno di un anno, ad esempio, in modo simile ad altri coronavirus umani in circolazione, potrebbero esserci picchi annuali di infezioni da COVID-19 fino al 2025 e oltre. In questo articolo, Nature esplora ciò che la scienza dice sui mesi e gli anni a venire.
Cosa succederà nel prossimo futuro?
La pandemia non si svolge allo stesso modo da un posto all’altro. Paesi come Cina, Nuova Zelanda e Ruanda hanno raggiunto un basso livello di casi – dopo blocchi di varia durata – e stanno allentando le restrizioni. Altrove, come negli Stati Uniti e in Brasile, i casi stanno aumentando rapidamente dopo che i Governi hanno revocato rapidamente i blocchi o non li hanno mai attivati a livello nazionale.
Quest’ultimo gruppo ha modellisti molto preoccupati. In Sud Africa, che ora è al quinto posto nel mondo per casi totali di COVID-19, un consorzio di modellisti stima che il paese possa aspettarsi un picco in agosto o settembre, con circa un milione di casi attivi e complessivamente fino a 13 milioni casi sintomatici all’inizio di novembre. In termini di risorse ospedaliere, “stiamo già violando la capacità in alcune aree, quindi penso che il nostro scenario futuro non sia buono”, afferma Juliet Pulliam, Direttrice del South African Centre for Epidemiological Modeling and Analysis presso Stellenbosch University.
Ma ci sono buone notizie: le prime prove suggeriscono che i cambiamenti comportamentali personali, come il lavaggio delle mani e l’uso di maschere, persistono oltre il rigoroso blocco, contribuendo ad arginare la marea delle infezioni. In un rapporto di giugno, un team dell’MRC Center for Global Infectious Disease Analysis presso l’Imperial College di Londra ha scoperto che tra i 53 paesi che hanno iniziato ad aprirsi, non c’è stato un aumento così grande delle infezioni come previsto sulla base di dati precedenti. “È sottovalutato quanto sia cambiato il comportamento delle persone in termini di maschere, lavaggio delle mani e allontanamento sociale. Non è più come una volta “, afferma Samir Bhatt, epidemiologo di malattie infettive dell’Imperial College di Londra e coautore dello studio.
I ricercatori degli hotspot dei virus hanno studiato quanto siano utili questi comportamenti. All’Università Anhembi Morumbi di San Paolo, in Brasile, il biologo computazionale Osmar Pinto Neto e colleghi hanno eseguito oltre 250.000 modelli matematici di strategie di distanziamento sociale descritte come costanti, intermittenti o “graduali” – con restrizioni ridotte per gradi – insieme a interventi comportamentali come maschera e lavaggio delle mani.
Il team ha concluso che se il 50-65% delle persone sarà cauto in pubblico, ridurre le misure di allontanamento sociale ogni 80 giorni potrebbe aiutare a prevenire ulteriori picchi di infezione nei prossimi due anni. “Avremo bisogno di cambiare la cultura di come interagiamo con le altre persone”, dice Neto. “Nel complesso, è una buona notizia che anche senza test o vaccino, i comportamenti possono fare una differenza significativa nella trasmissione della malattia”, aggiunge.
Il modellista di malattie infettive Jorge Velasco-Hernández presso l’Università Nazionale Autonoma del Messico a Juriquilla e colleghi hanno anche esaminato il compromesso tra blocchi e protezione personale. Hanno scoperto che se il 70% della popolazione messicana si fosse impegnata in misure personali come il lavaggio delle mani e l’uso di maschere a seguito di blocchi volontari iniziati alla fine di marzo, l’epidemia del paese sarebbe diminuita dopo aver raggiunto il picco a fine maggio o all’inizio di giugno. Tuttavia, il 1 ° giugno il Governo ha revocato le misure di blocco e, invece di diminuire, l’alto numero di morti settimanali di COVID-19 si è stabilizzato. Il team di Velasco-Hernández ritiene che due giorni festivi abbiano agito come eventi di grande diffusione, causando alti tassi di infezione subito prima che il governo revocasse le restrizioni.
Il distanziamento sociale potrebbe essere richiesto in modo intermittente per anni per sopprimere i picchi di COVID-19. Credito: John Edelson / AFP / Getty
Nelle regioni in cui COVID-19 sembra essere in declino, i ricercatori affermano che l’approccio migliore è un’attenta sorveglianza testando e isolando nuovi casi e rintracciando i loro contatti. Questa è la situazione ad Hong Kong, per esempio. “Stiamo sperimentando, facendo osservazioni e adattandoci lentamente”, afferma Wu che si aspetta che la strategia prevenga un’enorme ripresa delle infezioni, a meno che un aumento del traffico aereo non porti un numero considerevole di casi importati.
Ma esattamente quanta traccia di contatto e isolamento sono necessari per contenere efficacemente un focolaio?
Un’analisi del Center for the Mathematical Modeling of Infectious Diseases COVID-19 Working Group presso l’LSHTM ha simulato nuovi focolai di contagiosità variabile, a partire da 5, 20 o 40 casi introdotti. Il team ha concluso che il tracciamento dei contatti deve essere rapido ed esteso – occorre tracciare l’80% dei contatti entro pochi giorni – per controllare un’epidemia. “Il gruppo sta ora valutando l’efficacia del tracciamento digitale dei contatti e per quanto tempo è possibile mantenere le persone esposte in quarantena”, afferma il coautore Eggo. “Trovare l’equilibrio tra ciò che in realtà è una strategia che le persone tollereranno e quale strategia conterrà un’epidemia, è davvero importante“.
Vedi anche:Nei bambini 100 volte più virus SARS-CoV-2 degli adulti
Tracciare l’80% dei contatti potrebbe essere quasi impossibile da raggiungere in regioni ancora alle prese con migliaia di nuove infezioni alla settimana – e peggio ancora, anche il numero più elevato di casi è probabilmente sottostimato. Una preprint di giugno di un team del Massachusetts Institute of Technology (MIT) di Cambridge che analizza i dati dei test COVID-19 di 84 paesi suggerisce che le infezioni globali erano 12 volte più alte e le morti del 50% più alte di quanto ufficialmente segnalato (vedi ‘Previsione di casi e decessi’) . “Ci sono molti più casi là fuori di quanti indicano i dati. Di conseguenza, c’è un rischio di infezione più elevato di quanto le persone possano credere che ci sia “, afferma John Sterman, coautore dello studio e direttore del MIT System Dynamics Group.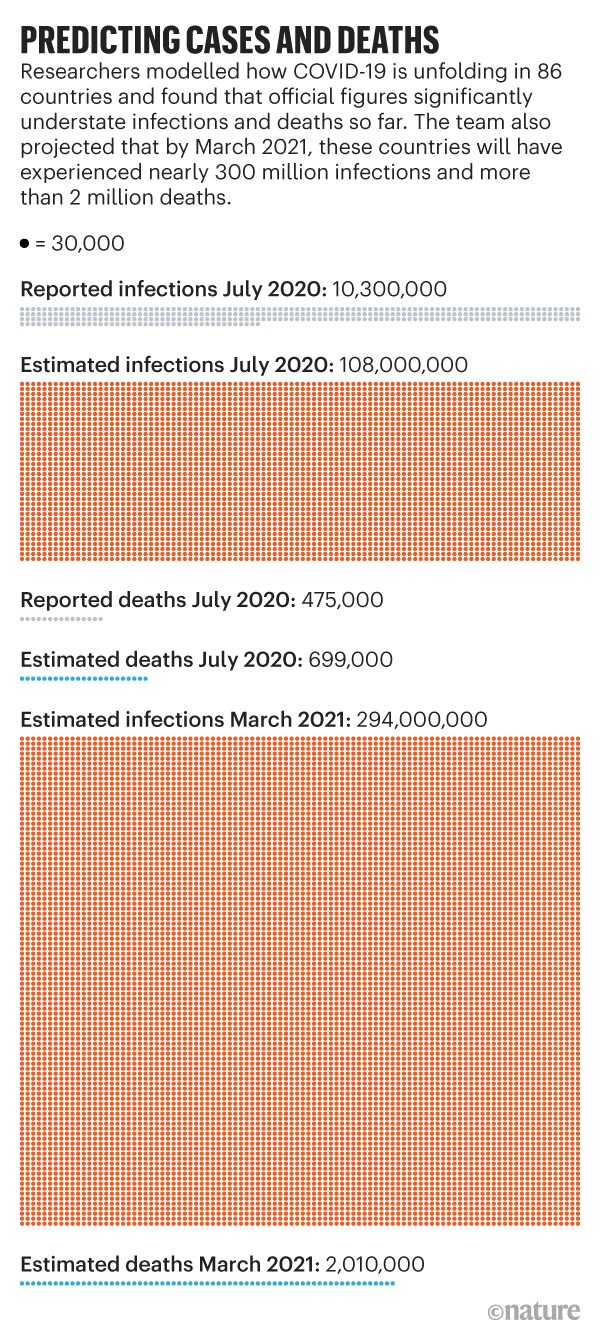
“Per ora, gli sforzi di mitigazione dell’infzione da SARS-CoV-2, come il distanziamento sociale, devono continuare il più a lungo possibile per evitare un secondo grave scoppio”, afferma Bhatt. “Cioè, fino ai mesi invernali, quando le cose diventeranno di nuovo un po’ più pericolose”.
Cosa succederà quando farà freddo?
È chiaro ora che l’estate non ferma in modo uniforme il virus, ma il clima caldo potrebbe renderlo più facile da contenere nelle regioni temperate. Nelle aree che diventeranno più fredde nella seconda metà del 2020, gli esperti ritengono che ci sarà probabilmente un aumento della trasmissione.
Molti virus respiratori umani – influenza, altri coronavirus umani e virus respiratorio sinciziale (RSV) – seguono oscillazioni stagionali che portano a focolai invernali, quindi è probabile che SARS-CoV-2 seguirà l’esempio. “Mi aspetto che il tasso di infezione da SARS-CoV-2 e anche potenzialmente l’esito della malattia, sia peggiore in inverno“, afferma Akiko Iwasaki, immunobiologa presso la Yale School of Medicine di New Haven, nel Connecticut. “Le prove suggeriscono che l’aria secca invernale migliora la stabilità e la trasmissione dei virus respiratori e la difesa immunitaria delle vie respiratorie potrebbe essere compromessa dall’inalazione di aria secca”, aggiunge.
“Inoltre, con il clima più freddo le persone hanno maggiori probabilità di rimanere in casa, dove la trasmissione del virus attraverso le goccioline è un rischio maggiore”, afferma Richard Neher, biologo computazionale presso l’Università di Basilea in Svizzera. Le simulazioni del gruppo di Neher mostrano che è probabile che la variazione stagionale influenzi la diffusione del virus e potrebbe rendere più difficile il contenimento nell’emisfero settentrionale questo inverno.
“In futuro, i focolai di SARS-CoV-2 potrebbero arrivare a ondate ogni inverno. Il rischio per gli adulti che hanno già avuto COVID-19 potrebbe essere ridotto, come con l’influenza, ma dipenderà dalla rapidità con cui svanisce l’immunità a questo coronavirus”, afferma Neher. “Inoltre, la combinazione di COVID-19, influenza e RSV in autunno e in inverno potrebbe essere impegnativa”, spiega Velasco-Hernández, che sta creando un modello di come questi virus potrebbero interagire.


