Immagine: SARS-CoV-2, il virus che causa COVID-19 (mostrato in una micrografia elettronica colorata, a sinistra, in arancione) potrebbe presto affrontare l’influenza (particelle del virus dell’influenza H1N1 in verde, a destra) come si vede in questa immagine composita. Anche gli scienziati non sanno ancora come finirà l’incontro. Credit: NIAID.
In questo caso, il peggio sarebbe un brutto anno per l’influenza, che negli Stati Uniti ha ucciso da 12.000 a 61.000 persone all’anno e ricoverato tra 140.000 e 810.000 ogni anno dal 2010, il tutto combinato con una recrudescenza delle infezioni da coronavirus. Insieme, i due potrebbero stressare l’assistenza sanitaria e i sistemi sanitari pubblici oltre i loro limiti.
Alcuni Stati stanno controllando la diffusione del coronavirus, ma i livelli di ospedalizzazione non sono diminuiti di molto, ha detto Jeanne Marrazzo, Direttore della divisione malattie infettive dell’Università dell’Alabama a Birmingham. “Nel complesso, siamo ancora … sul filo del rasoio quando si tratta di COVID” e l’influenza rimane imprevedibile. Non possiamo davvero essere soddisfatti di questo”.
Gli esperti di malattie infettive si preoccupano di una combinazione di influenza e coronavirus per molteplici ragioni, al di là dei sistemi sanitari sovraccarichi. Spiegare se una persona ha l’influenza o il coronavirus, che hanno sintomi molto simili, richiederà test per entrambi i virus, in un momento in cui il turnaround per i test COVID-19 è spesso lento. E alcune persone possono essere infettate da più virus contemporaneamente, il che potrebbe rendere i sintomi più gravi.
Ma i suggerimenti dall’emisfero australe danno speranza che il peggio potrebbe non accadere. Gli scienziati di solito prevedono la gravità delle stagioni influenzali nel nord osservando cosa succede a sud dell’equatore, dove la stagione influenzale cade a metà dell’anno. Quest’anno dall’anteprima ci sono buone notizie: una stagione mite per l’influenza e alcuni altri virus respiratori.
Esposizione a sud
I paesi dell’emisfero australe normalmente iniziano a vedere casi di influenza a maggio e la stagione influenzale raggiunge tipicamente il picco a luglio e si esaurisce intorno a ottobre. Negli ultimi cinque o sei anni, le stagioni influenzali in Australia sono state “cattive“. Ad esempio, nel 2019, l’Australia ha avuto una precoce stagione influenzale iniziata a marzo che è andata avanti per molto tempo”, afferma Kanta Subbarao, virologa che dirige il Centro di riferimento e ricerca sull’influenza dell’Organizzazione Mondiale della Sanità al Doherty Istituto a Melbourne, Australia.
Non sta andando bene neanche nel 2020. Quest’anno, la stagione influenzale è iniziata anche prima, dice Subbarao. “Abbiamo iniziato a vedere alcune attività influenzali a gennaio e febbraio, l’estate nell’emisfero australe. Poi l’attività influenzale si è fermata completamente. E‘ stato, essenzialmente quando COVID-19 ha iniziato ad apparire “.
“ìDa aprile a luglio, solo 33 persone hanno avuto risultati positivi all’influenza in Australia su 60.031 persone testate, secondo quanto riportato da un gruppo internazionale di ricercatori sull’influenza, il 18 settembre nel Rapporto settimanale di morbilità e mortalità pubblicato dai Centri statunitensi per il controllo e la prevenzione delle malattie. L’influenza era quasi inesistente anche in Sud Africa e Cile nella tarda primavera e all’inizio dei mesi estivi. Insieme, i tre paesi hanno registrato solo 51 casi di influenza su 83.307 persone testate, per un tasso di positività dello 0,06%. Al contrario, nei periodi da aprile a luglio nel 2017, 2018 e 2019, un totale di 24.512 persone su 178.690 hanno avuto test influenzali positivi, un tasso di positività del 13,7%.
Le restrizioni di viaggio che hanno chiuso i confini dell’Australia potrebbero aver impedito l’importazione di influenza da altrove. I blocchi, le chiusure delle scuole, l’uso di maschere, l’allontanamento sociale e il lavaggio delle mani – tutte le misure adottate per prevenire la diffusione di COVID-19 – potrebbero aver annullato anche eventuali focolai di influenza rimasti. Altri paesi dell’emisfero meridionale hanno anche segnalato livelli inaspettatamente bassi di influenza e di un altro virus respiratorio comune chiamato virus respiratorio sinciziale o RSV.
“I funzionari della sanità pubblica avevano previsto una recrudescenza dell’influenza e dell’RSV una volta che l’Australia avesse riaperto le scuole, ma ciò non è accaduto“, dice Subbarao. “Abbiamo cercato a lungo, ma abbiamo trovato molto poco di entrambe le malattie”, dice Subbarao. “Invece, “quello che stiamo scoprendo è il “rhinovirus” che causa il raffreddore”, dice Subbarao, suggerendo che il rhinovirus non è stato turbato da tutte le misure di salute pubblica.
Previsioni per il Nord
“La stagione influenzale potrebbe anche essere più leggera del solito nell’emisfero settentrionale a causa della riduzione dei viaggi“, ha detto l’ex Direttore del CDC Tom Frieden in una conferenza stampa IDSA il 15 settembre. ” Ma COVID-19 rimane una minaccia”, ha avvertito “Se dubitavi che COVID fosse più contagioso dell’influenza, guarda il Sud Africa o il Cile, dove COVID si sta diffondendo a macchia d’olio e l’influenza non si sta diffondendo affatto“.
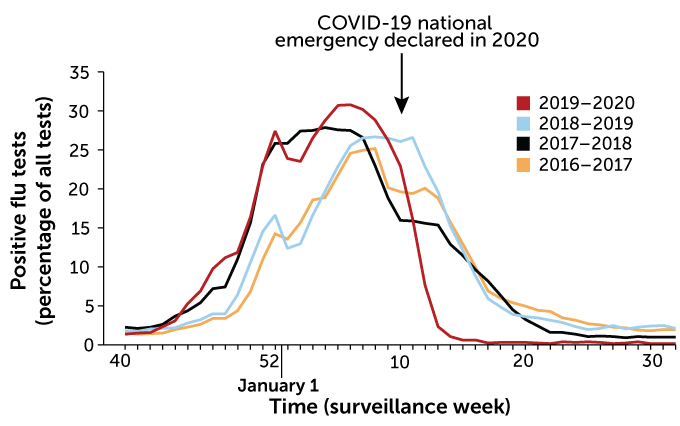
Negli Stati Uniti durante la stagione influenzale 2019-2020, anche i casi di influenza hanno subito un crollo dopo l’adozione di misure di salute pubblica per limitare la diffusione del coronavirus SARS-CoV-2. I casi di influenza hanno iniziato ad aumentare nel novembre 2019 e, tra il 15 dicembre e il 7 marzo, più del 20% dei test influenzali sono tornati positivi ogni settimana, secondo il rapporto MMWR. Entro la settimana del 22 marzo, molte persone stavano ancora sottoponendosi ai test antinfluenzali, ma solo il 2,3% dei risultati era positivo. Molte di quelle malattie simil-influenzali che non erano dovute all’influenza potrebbero essere state COVID-19.
Dalla settimana del 5 aprile, meno dell’1% dei test antinfluenzali ha rilevato il virus e il conteggio dell’influenza fuori stagione è ai minimi storici. Dal 17 maggio all’8 agosto, solo lo 0,2% dei test influenzali ha dato risultati positivi, rispetto al 2,35% dello scorso anno, all’1,04% nel 2018 e al 2,36% nel 2017. Il brusco calo dei casi di influenza potrebbe essere stata la naturale fine della stagione influenzale. Tuttavia, la diminuzione della percentuale di positività dopo il 1° marzo “è stata drastica, suggerendo che altri fattori erano in gioco“, hanno scritto i ricercatori.
“Se il distanziamento sociale e altre misure per contenere COVID-19 rimangono in vigore, la stagione influenzale negli Stati Uniti potrebbe essere attenuata o ritardata“, dicono i ricercatori. “Ma non fare affidamento su questo”, aggiungono altri esperti. Se c’è qualcosa che gli esperti che cercano di prevedere l’attività influenzale hanno imparato è che l’influenza è imprevedibile.
Prevedere come giocherà l’influenza con COVID-19 è ancora più complicato.
Richard Webby, virologo presso il St. Jude Children’s Research Hospital di Memphis, Tennessee, è coinvolto negli sforzi per prevedere quali ceppi influenzali domineranno in modo che i vaccini possano essere progettati di conseguenza. Un modello che Webby e altri ricercatori sull’influenza hanno visto più e più volte è che quando si verifica un nuovo ceppo influenzale pandemico, ne fa fuori un altro. Ad esempio, quando è emerso il ceppo pandemico influenzale H1N1 del 2009, un altro ceppo influenzale H1N1 che era in circolazione dal 1977 è scomparso.
“SARS-CoV-2 – il virus che causa il COVID-19 – e l’influenza competeranno per l’infezione degli ospiti, il che potrebbe far sì che un virus faccia fuori l’altro“, dice Webby. “Trovo difficile credere che ci sarà un’influenza diffusa e un’attività COVID diffusa allo stesso tempo. Penso che una infezione dominerà sull’altra. Non saprei dirti qualde“, dice Webby.
Ottenere una doppia dose
Nella battaglia per gli host, a volte vincono entrambi i virus, infettando una persona allo stesso tempo.
Mentre New York e New Jersey sono diventati punti caldi della diffusione del coronavirus in primavera, “i pazienti COVID-19 si presentavano ventiquattr’ore su ventiquattro” al St. Joseph’s University Medical Center di Paterson, NJ, dove Balraj Singh lavora.
Singh, un ematologo e oncologo, è stato chiamato per curare i coaguli di sangue dei pazienti. Così ha deciso di testare anche i suoi pazienti per le infezioni da altri virus che producono sintomi simili. Lui e colleghi hanno scoperto che tre dei loro pazienti erano stati infettati da SARS-CoV-2 e influenza allo stesso tempo. Hanno segnalato i casi il 18 agosto a Cureus.
Due dei pazienti hanno dovuto essere intubati, ma Singh e colleghi non possono dire se le doppie infezioni abbiano peggiorato le loro malattie. “Alla fine furono tutti dimessi. Era importante pubblicare i casi clinici “in modo che qualcun altro possa avere un po’ di vantaggio nel riconoscere che alcune persone potrebbero avere un doppio problema con i virus”, dice.
“Le coinfezioni da SARS-CoV-2 e influenza saranno probabilmente rare”, afferma David Morens, virologo e medico di malattie infettive che è il consulente scientifico senior del direttore dell’Istituto nazionale di allergie e malattie infettive degli Stati Uniti a Bethesda, Md.
“Un’analisi suggerisce che solo il 3% circa dei pazienti COVID-19 sono stati contemporaneamente infettati da un altro virus” hanno riferito i ricercatori il 27 maggio sul Journal of Infection. Quei ricercatori hanno esaminato 30 studi, per lo più dalla Cina, che riportavano doppie infezioni da batteri o virus in persone malate di COVID-19. I virus più comuni che hanno causato infezioni contemporaneamente a SARS-CoV-2 sono stati RSV e influenza A.
Ampie difese
“Non è impossibile contrarre infezioni virali contemporaneamente o in rapida successione, ma ottenere un’infezione virale generalmente rende più difficile ottenerne un’altra”, dice Morens. Questo perché le infezioni virali tendono ad aumentare il sistema di difesa antivirale generalizzato del sistema immunitario, noto come sistema immunitario innato. La cattura di un virus fa scattare un campanello d’allarme sotto forma di sostanze chimiche immunitarie anti-virus note come interferoni ( SN: 8/6/20 ). Per un breve periodo dopo un’infezione, forse settimane o mesi, il sistema immunitario rimane in allerta con difese almeno parzialmente alzate per scongiurare eventuali intrusi successivi.
L’attività di allerta contro altri invasori virali è diversa dal tipo specifico di immunità che deriva dalla produzione di anticorpi contro un particolare virus, ma potrebbe comunque essere utile. Ad esempio, l’immunologa Ellen Foxman sospetta da tempo che il raffreddore causato dal rinovirus possa aver ritardato la pandemia influenzale H1N1 del 2009 in Europa.
“Per anni ho cercato un modo per testare quell’idea”, dice Foxman, della Yale School of Medicine. Lei e colleghi hanno confermato che influenza e rinovirus non sembrano mescolarsi esaminando i dati di tre stagioni influenzali successive, che vanno da novembre 2016 a marzo 2019. Hanno scoperto che le persone avevano meno probabilità del previsto di avere doppie infezioni da rinovirus e influenza, come riportato il 4 settembre su Lancet Microbe.
L’infezione di cellule polmonari umane che crescono in piastre di laboratorio ha fornito alcuni indizi sul perché. In primo luogo, i ricercatori hanno infettato le cellule con il rhinovirus. Poi hanno provato alcuni giorni dopo a infettare le stesse cellule con il virus dell’influenza. I ricercatori hanno scoperto che le infezioni da Rhinovirus hanno aumentato l’attività dei geni coinvolti nella risposta dell’interferone, impedendo ai virus influenzali di replicarsi nelle cellule infettate da Rhinovirus. Il blocco dell’interferone ha consentito ai virus dell’influenza di riprodursi nelle cellule già infettate dal virus del raffreddore. Ma la risposta all’interferone non dura a lungo, “forse una o due settimane”, dice Foxman.
“E quel tipo di protezione non è perfetto”, aggiunge Subbarao. “Circa il 10% delle malattie respiratorie sono coinfezioni con due o più virus”.
“Alcuni scienziati teorizzano che i vaccini contro la tubercolosi, il morbillo o la poliomielite – che contengono virus o batteri vivi indeboliti – potrebbero fornire una certa misura di protezione contro COVID-19 rafforzando generalmente il sistema immunitario”, dice Subbarao. FluMist, un vaccino antinfluenzale spray nasale utilizzato principalmente per i bambini, potrebbe anche fornire una piccola armatura non specifica contro altri virus, sebbene avverta che la protezione è di breve durata e intesa utile solo fino a quando non ci sarà un sicuro, affidabile e ampiamente disponibile vaccino contro il coronavirus.
I vaccini antinfluenzali iniettati sono solitamente realizzati con virus uccisi e non offrono la stessa protezione antivirus generalizzata dei vaccini vivi. Ma i funzionari della sanità pubblica stanno sollecitando le persone a ottenere vaccini antinfluenzali, per ridurre le possibilità di essere infettati da entrambi i virus e, si spera, scongiurare una brutta stagione influenzale.
“Se c’è mai un anno in cui hai bisogno di fare il vaccino antinfluenzale, questo è l’anno giusto”, ha detto Marrazzo.
Fonte: Science