Immagine: Public Domain.
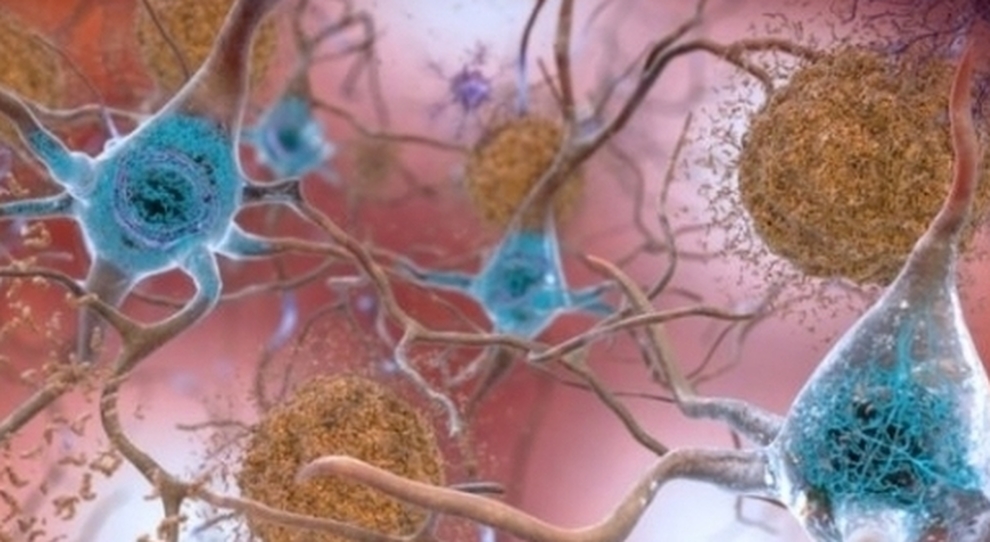
La malattia di Alzheimer è la causa più comune di demenza. Ancora incurabile, colpisce direttamente quasi un milione di persone in Europa e indirettamente milioni di membri della famiglia e la società nel suo insieme. Negli ultimi anni, la comunità scientifica ha sospettato che il microbiota intestinale avesse un ruolo nello sviluppo della malattia.
Un team dell’Università di Ginevra (UNIGE) e degli Ospedali universitari di Ginevra (HUG) in Svizzera, insieme a colleghi italiani del Centro Nazionale di Ricerca e Cura per l’Alzheimer e le Malattie Psichiatriche Fatebenefratelli di Brescia, Università di Napoli e IRCCS SDN Research Center di Napoli, conferma la correlazione, negli esseri umani, tra uno squilibrio nella flora intestinale e lo sviluppo delle placche amiloidi nel cervello, che sono all’origine della patologie neurodegenerative caratteristica del morbo di Alzheimer.
Proteine prodotte da alcuni batteri intestinali, identificate nel sangue dei pazienti, potrebbero infatti modificare l’interazione tra il sistema immunitario e il sistema nervoso e innescare la malattia. Questi risultati, pubblicati sul Journal of Alzheimer’s Disease, consentono di prevedere nuove strategie preventive basate sulla modulazione del microbiota delle persone a rischio.
Vedi anche:Scoperta rivoluzionaria di nuovi bersagli terapeutici per l’Alzheimer
Il cervello sotto influenza
I batteri intestinali possono influenzare il funzionamento del cervello e promuovere la neurodegenerazione attraverso diverse vie: possono infatti influenzare la regolazione del sistema immunitario e, di conseguenza, possono modificare l’interazione tra il sistema immunitario e il sistema nervoso.I lipopolisaccaridi, una proteina situata sulla membrana dei batteri con proprietà pro-infiammatorie, sono stati trovati nelle placche amiloidi e intorno ai vasi del cervello delle persone con malattia di Alzheimer. Inoltre, il microbiota intestinale produce metaboliti – in particolare alcuni acidi grassi a catena corta – che, avendo proprietà neuroprotettive e antinfiammatorie, influenzano direttamente o indirettamente la funzione cerebrale.
“Per determinare se i mediatori dell’infiammazione e i metaboliti batterici costituiscano un legame tra il microbiota intestinale e la patologia amiloide nella malattia di Alzheimer, abbiamo studiato una coorte di 89 persone tra i 65 e gli 85 anni di età. Alcuni soffrivano di malattia di Alzheimer o altre malattie neurodegenerative che causano problemi di memoria simili, mentre altri non avevano problemi di memoria “, riferisce Moira Marizzoni, ricercatrice del Centro Fatebenefratelli di Brescia e prima autrice di questo lavoro. “Utilizzando l’imaging PET, abbiamo misurato la loro deposizione di amiloide e poi quantificato la presenza nel sangue di vari marker di infiammazione e proteine prodotte dai batteri intestinali, come i lipopolisaccaridi e gli acidi grassi a catena corta”.
Una correlazione molto chiara
“I nostri risultati sono indiscutibili: alcuni prodotti batterici del microbiota intestinale sono correlati con la quantità di placche amiloidi nel cervello”, spiega Moira Marizzoni. “In effetti, livelli ematici elevati di lipopolisaccaridi e alcuni acidi grassi a catena corta (acetato e valerato) erano associati entrambi a grandi depositi di amiloide nel cervello. Al contrario, alti livelli di un altro acido grasso a catena corta, il butirrato, erano associati a meno amiloide patologica“.
Questo lavoro fornisce quindi la prova di un’associazione tra alcune proteine del microbiota intestinale e l’amiloidosi cerebrale attraverso un fenomeno infiammatorio del sangue. Gli scienziati ora lavoreranno per identificare batteri specifici, o un gruppo di batteri, coinvolti in questo fenomeno.
Una strategia basata sulla prevenzione
Questa scoperta apre la strada a strategie protettive potenzialmente innovative, attraverso la somministrazione di un cocktail batterico, per esempio o di pre-biotici per nutrire i batteri “buoni” nel nostro intestino. “Tuttavia, non dovremmo essere troppo veloci nel rallegrarci”, dice Frisoni. “In effetti, dobbiamo prima identificare i ceppi del cocktail. Quindi, un effetto neuroprotettivo potrebbe essere efficace solo in una fase molto precoce della malattia, in un’ottica di prevenzione piuttosto che di terapia. Tuttavia, la diagnosi precoce è ancora una delle principali sfide nella gestione delle malattie neurodegenerative, poiché devono essere sviluppati protocolli per identificare gli individui ad alto rischio e trattarli bene prima della comparsa di sintomi rilevabili “.
Il laboratorio di ricerca del neurologo Giovanni Frisoni, Direttore dell’HUG Memory Center e Professore presso il Dipartimento di Riabilitazione e Geriatria della Facoltà di Medicina UNIGE, lavora ormai da diversi anni sulla potenziale influenza del microbiota intestinale sul cervello, e più in particolare sulle malattie neurodegenerative. “Abbiamo già dimostrato che la composizione del microbiota intestinale nei pazienti con malattia di Alzheimer è alterata, rispetto alle persone che non soffrono di tali disturbi“, spiega. “Il loro microbiota ha effettivamente una ridotta diversità microbica, con una sovrarappresentazione di alcuni batteri e una forte diminuzione di altri microbi. Inoltre, abbiamo anche scoperto un’associazione tra un fenomeno infiammatorio rilevato nel sangue, alcuni batteri intestinali e la malattia di Alzheimer; da qui l’ipotesi che qui volevamo testare: l’infiammazione nel sangue potrebbe essere un mediatore tra il microbiota e il cervello? “.