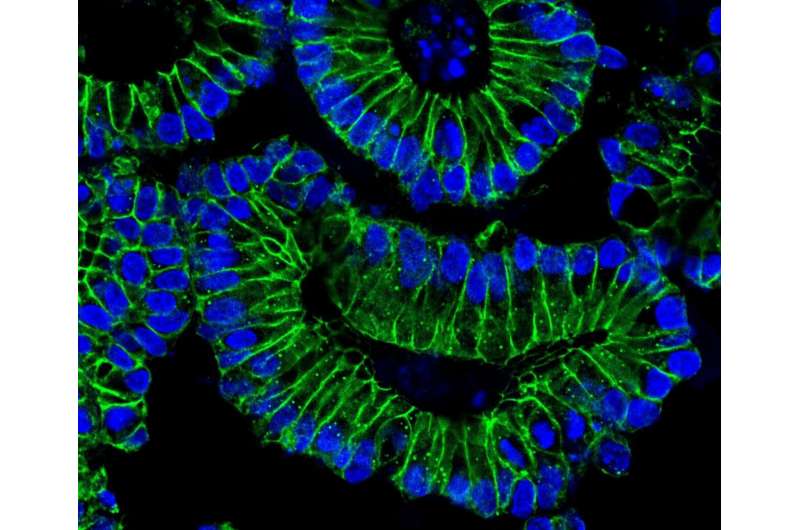
(SARS-CoV-2-Immagine: organoidi intestinali: dopo il trattamento con IFN-?, Le cellule intestinali si differenziano. I nuclei cellulari (blu) delle cellule epiteliali (verdi) si localizzano sul bordo basale (esterno) degli organoidi. Ciò è accompagnato da una maggiore produzione del recettore ACE2, che SARS-CoV-2 utilizza come porta di ingresso nelle cellule. Credito: Sigal Lab, Charité / MDC).
La maggior parte delle persone infettate da SARS-CoV-2 è in grado di riprendersi dalla malattia restando a casa, anche se potrebbero sperimentare progressioni della malattia molto stressanti. Altre persone non hanno alcun sintomo. Ma circa il dieci per cento delle persone colpite si ammala così gravemente da dover essere curato in Ospedale. L’ipotesi che un sistema immunitario debole sia alla base di una grave progressione è miope. Soprattutto con progressioni critiche, il sistema immunitario lavora sotto un’intensa pressione, ma non riesce a controllare il virus.
Un gruppo di ricerca di Berlino ha ora osservato come SARS-CoV-2 utilizza un meccanismo di difesa del sistema immunitario per dirottare sempre più le cellule della mucosa del corpo e moltiplicarsi lì. Lo studio è appena apparso sulla rivista EMBO Molecular Medicine. “Questo studio può darci una parte della spiegazione del motivo per cui il sistema immunitario ha difficoltà a regolare o addirittura a sconfiggere l’infezione in alcune persone”, afferma il Dr. Julian Heuberger, scienziato presso la Divisione di Epatologia e Gastroenterologia della Charité – Dipartimento di Medicina dell’Universitätsmedizin di Berlino. Heuberger è il primo autore dello studio e membro dell’Emmy Noether Research Group guidato dal PD Dr. Michael Sigal della Charité e del Berlin Institute for Medical Systems Biology (BIMSB), parte del Max Delbrück Center for Molecular Medicine di Helmholtz Associazione (MDC). Per lo studio, il gruppo di ricerca ha collaborato con ricercatori del Max Planck Institute for Infection Biology (MPIIB), della Freie Universität Berlin e dell’Università di Hong Kong.
SARS-CoV-2 utilizza un meccanismo di difesa come porta d’ingresso
In realtà, il corpo umano ha un meccanismo di difesa molto efficace contro gli invasori, basato sull’interazione di varie cellule immunitarie. Le cellule T svolgono un ruolo importante in questo contesto: quando incontrano virus nell’organismo, distruggono le cellule colpite. Inoltre secernono la molecola di segnalazione interferone-gamma (IFN-γ). Da un lato, l’IFN-γ combatte gli agenti infettivi. D’altra parte, chiama altre cellule immunitarie sulla scena.
Heuberger e i suoi colleghi hanno ora dimostrato come SARS-CoV-2 possa trasformare questo meccanismo protettivo mediato dall’IFN-γ nel suo opposto. Infatti, oltre alle cellule immunitarie, anche le cellule della mucosa del corpo rispondono all’IFN-γ formando più recettori ACE2. SARS-CoV-2 necessita di questi recettori ACE2 come porta di ingresso nelle cellule. Le cellule infette, a loro volta, producono più ACE2. In questo modo, sia la risposta IFN-γ delle cellule epiteliali che il virus stesso intensificano l’infezione SARS-CoV-2.
Differenziazione cellulare osservata negli organoidi del colon
I pazienti infetti da SARS-CoV-2 a volte mostrano sintomi gastrointestinali. Al fine di osservare la cascata immunitaria nelle cellule intestinali, Heuberger ha coltivato organoidi del colon umano. Un organoide è una specie di mini-organo in una capsula di Petri, a malapena delle dimensioni di una capocchia di spillo. Gli organoidi del colon si basano su cellule che provengono da biopsie intestinali. Crescono in unità disposte tridimensionalmente e replicano la fisiologia delle cellule delle mucose nel tratto intestinale umano. “Questi organoidi del colon sono uno strumento molto utile”, sottolinea Heuberger. “Possiamo usarli per esplorare la complessa interazione di diverse vie di segnalazione che controllano la differenziazione cellulare dalle cellule staminali alle cellule epiteliali specializzate“.
Vedi anche:Come SARS-CoV-2 muta per sfuggire agli anticorpi
Gli scienziati hanno prima trattato le cellule intestinali coltivate con IFN-γ per simulare la risposta immunitaria del corpo. Quindi hanno infettato gli organoidi con SARS-CoV-2. Utilizzando l’analisi dell’espressione genica e un microscopio a scansione laser, uno speciale microscopio ottico che scansiona un campione punto per punto, i ricercatori sono stati in grado di misurare la maggiore espressione di ACE2 negli organoidi. Inoltre, la reazione a catena della polimerasi quantitativa (PCR) ha rilevato un aumento della produzione di virus.
In altre parole, più IFN-γ significa più ACE2. Più ACE2 significa che più virus possono entrare nelle cellule. Più virus entrano nelle cellule, più virus vengono prodotti. Pertanto, la risposta immunitaria e la risposta delle cellule di superficie all’infezione aprono la strada a SARS-CoV-2.
Bilanciamento di un’eccessiva risposta IFN-γ con i farmaci
“Ipotizziamo che una forte risposta immunitaria possa aumentare la suscettibilità delle cellule della membrana a SARS-CoV-2“, afferma il capo dello studio, il Dott. Michael Sigal che dirige il Laboratorio di Rigenerazione e Carcinogenesi e gastroenterologo presso Charité. “Se la concentrazione di IFN-γ è più alta sin dall’inizio o l’infezione innesca una produzione meccessiva di IFN-y, i virus probabilmente hanno più difficoltà a entrare nelle cellule”. Tuttavia, le condizioni in cui ciò si verifica effettivamente devono ancora essere studiate negli studi clinici.
I risultati dello studio offrono l’idea di un approccio terapeutico per i casi COVID-19 gravi, secondo Heuberger: “Una possibile strategia potrebbe essere quella di bilanciare la risposta IFN-γ con i farmaci”. Tuttavia, ciò richiederebbe prima un’analisi molto dettagliata dei meccanismi alla base della risposta IFN-γ.