Immagine: panoramica della schermata CRISPR utilizzata in questo studio. Credito: UTSW
I farmaci per l’immunoterapia che colpiscono una proteina chiamata ligando recettore di morte programmata 1 (PD-L1) sulla superficie delle cellule tumorali sono rapidamente diventati un pilastro per il trattamento di molte forme di cancro. Ma esattamente come le cellule tumorali attivano questa proteina non è stato completamente compreso. Una nuova ricerca degli scienziati del UT Southwestern Medical Center, pubblicata oggi su Nature Cancer, espone elementi chiave di questo meccanismo.
I risultati dello studio potrebbero offrire nuovi obiettivi che potrebbero migliorare ulteriormente l’efficacia delle attuali immunoterapie antitumorali.
Quasi un decennio fa, la Food and Drug Administration ha approvato il primo farmaco in una nuova classe di farmaci chiamati inibitori del checkpoint. Questi farmaci invertono un meccanismo di occultamento che molti tipi di cellule tumorali usano per evitare di essere scoperti dal sistema immunitario, permettendo alle cellule immunitarie che combattono il cancro chiamate cellule T di attaccare i tumori. Il blocco dell’interazione tra una di queste proteine occultanti, PD-L1 e il suo recettore sulle superfici delle cellule T costituisce la base di numerosi prodotti farmaceutici attualmente sul mercato, tra cui Nivolumab, Pembrolizumab e Atezolizumab.
Sebbene questi farmaci abbiano fatto progressi per il trattamento di diversi tipi di cancro, in particolare il carcinoma polmonare non a piccole cellule (NSCLC) – la principale causa di decessi associati al cancro in tutto il mondo – come le cellule cancerose sovraesprimono PD-L1 per proteggersi dagli attacchi del sistema immunitario è rimasto un mistero.
Vedi anche:Battaglia tra cancro e sistema immunitario: chi disattiva i geni off?
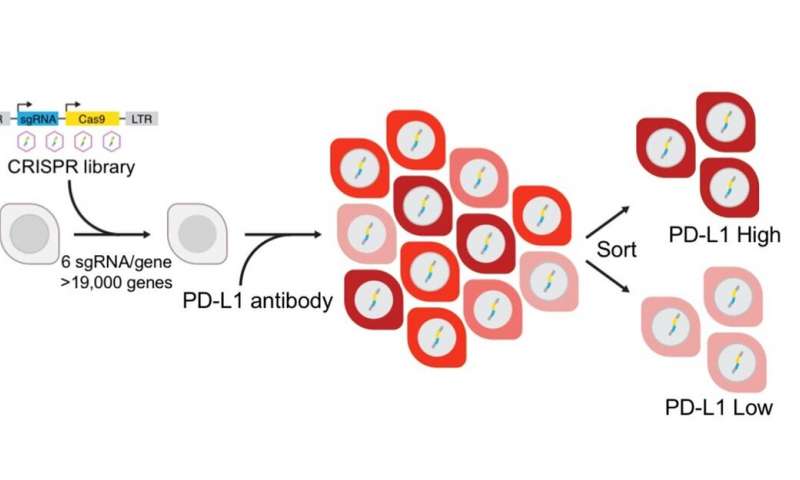
Per rispondere a questa domanda, Kathryn A. O’Donnell, Ph.D., Professore associato di biologia molecolare presso UT Southwestern e i suoi colleghi hanno iniziato ad osservare ampiamente quali geni potrebbero servire da regolatori per la produzione di PD-L1 nelle cellule NSCLC. Utilizzando CRISPR, che funge da forbice molecolare per rimuovere specifici geni, i ricercatori hanno rimosso singolarmente 19.000 geni in una linea cellulare di NSCLC umana. Quindi, hanno usato un anticorpo PD-L1 fluorescente per vedere quali cellule avevano più o meno PD-L1. Ciò ha permesso loro di identificare i geni che normalmente incoraggiano la produzione di PD-L1, o regolatori positivi, e quelli che ostacolano la produzione di PD-L1 o regolatori negativi.