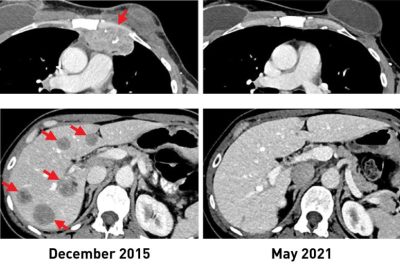
(Carcinoma mammario metastatico-Immagine: la donna con cancro al seno presentava lesioni metastatiche nella parete toracica (in alto, a sinistra) e nel fegato (in basso, a sinistra). Dopo aver ricevuto l’immunoterapia, i tumori si sono completamente ridotti. Scansioni recenti (R) mostrano che è libera dal cancro più di 5 anni dopo. Credito: The National Cancer Institute (NCI) ).
Una forma sperimentale di immunoterapia che utilizza le cellule immunitarie che combattono il tumore di un individuo potrebbe potenzialmente essere utilizzata per curare le persone con carcinoma mammario metastatico, secondo i risultati di uno studio clinico in corso condotto dai ricercatori del Centro per la ricerca sul cancro del National Cancer Institute (NCI), parte dei National Institutes of Health.
Molte persone con carcinoma mammario metastatico possono scatenare una reazione immunitaria contro i loro tumori, secondo lo studio, un prerequisito per questo tipo di immunoterapia, che si basa su quelli che vengono chiamati linfociti infiltranti il tumore (TIL).
In uno studio clinico su 42 donne con carcinoma mammario metastatico, 28 (o il 67%) hanno generato una reazione immunitaria contro il cancro. L’approccio è stato utilizzato per il trattamento di sei donne, la metà delle quali ha subito un restringimento misurabile del tumore. I risultati dello studio sono apparsi il 1 febbraio 2022 sul Journal of Clinical Oncology.
“È un dogma popolare che i tumori al seno positivi ai recettori ormonali non siano in grado di provocare una risposta immunitaria e non siano suscettibili all’immunoterapia”, ha affermato il leader dello studio Steven A. Rosenberg, MD, Ph.D., capo di chirurgia nel centro NCI per la ricerca sul cancro. “I risultati suggeriscono che questa forma di immunoterapia può essere utilizzata per trattare alcune persone con carcinoma mammario metastatico che hanno esaurito tutte le altre opzioni di trattamento”.
L’immunoterapia è un trattamento che aiuta il sistema immunitario di una persona a combattere il cancro. Tuttavia, la maggior parte delle immunoterapie disponibili, come gli inibitori del checkpoint immunitario, hanno mostrato un’efficacia limitata contro i tumori al seno positivi ai recettori ormonali, che sono la maggior parte dei tumori al seno.
L’approccio immunoterapico utilizzato nello studio è stato sperimentato alla fine degli anni ’80 dal Dr. Rosenberg e dai suoi colleghi NCI. Si basa sui TIL, cellule T che si trovano dentro e intorno al tumore.
Le cellule TIL possono colpire le cellule tumorali che hanno proteine specifiche sulla loro superficie, chiamate neoantigeni, che le cellule immunitarie riconoscono. I neoantigeni vengono prodotti quando si verificano mutazioni nel DNA tumorale . Altre forme di immunoterapia si sono rivelate efficaci nel trattamento dei tumori, come il melanoma, che hanno molte mutazioni, e quindi molti neoantigeni. La sua efficacia nei tumori che hanno meno neoantigeni, come il cancro al seno, tuttavia, è meno chiara.
I risultati del nuovo studio provengono da uno studio clinico di fase 2 in corso, condotto dal Dr. Rosenberg e dai suoi colleghi. Questo studio è stato progettato per verificare se l’approccio immunoterapico potrebbe portare a regressioni del tumore nelle persone con tumori epiteliali metastatici, incluso il cancro al seno. Nel 2018, i ricercatori hanno dimostrato che una donna con carcinoma mammario metastatico che è stata trattata in questo studio presentava un completo restringimento del tumore, noto come risposta completa.
Vedi anche:Cancro al seno: anticorpi monoclonali riducono la recidiva
Nello studio, i ricercatori hanno utilizzato il sequenziamento dell’intero genoma per identificare le mutazioni nei campioni di tumore di 42 donne con carcinoma mammario metastatico i cui tumori erano progrediti nonostante tutti gli altri trattamenti. I ricercatori hanno quindi isolato le TIL dai campioni di tumore e, in test di laboratorio, hanno testato la loro reattività contro i neoantigeni prodotti dalle diverse mutazioni nel tumore.
Ventotto donne avevano TIL che riconoscevano almeno un neoantigene. Quasi tutti i neoantigeni identificati erano unici per ciascun paziente.
“È affascinante che il tallone d’Achille di questi tumori possa essere potenzialmente le stesse mutazioni genetiche che hanno causato il cancro”, ha affermato il Dottor Rosenberg. “Da quello studio del 2018, ora abbiamo informazioni su 42 pazienti, dimostrando che la maggior parte dà origine a reazioni immunitarie“.
Per le sei donne trattate, i ricercatori hanno prelevato le cellule TIL reattivi e le hanno cresciute a un gran numero in laboratorio. Hanno quindi restituito le cellule immunitarie a ciascun paziente tramite infusione endovenosa. A tutti i pazienti sono state somministrate anche quattro dosi dell’inibitore del checkpoint immunitario Pembrolizumab (Keytruda) prima dell’infusione per prevenire l’inattivazione dei linfociti T di nuova introduzione.
Dopo il trattamento, i tumori si sono ridotti in tre delle sei donne. Una è la donna riportata nello studio del 2018, che è rimasta libera dal cancro fino ad oggi. Le altre due donne avevano una riduzione del tumore del 52% e del 69% rispettivamente dopo sei mesi e 10 mesi. Quelle donne ora non hanno evidenza di cancro circa cinque anni e 3,5 anni, rispettivamente, dopo il trattamento TIL.
I ricercatori hanno riconosciuto che l’uso di Pembrolizumab, che è stato approvato per alcuni tumori al seno in fase iniziale, può sollevare incertezze sulla sua influenza sull’esito della terapia TIL. Tuttavia, hanno detto, il trattamento con tali inibitori del checkpoint da solo non ha portato a un prolungato restringimento del tumore nelle persone con carcinoma mammario metastatico positivo al recettore ormonale.
Il Dr. Rosenberg ha affermato che con l’apertura anticipata all’inizio di quest’anno del nuovo edificio di NCI dedicato alle terapie cellulari, lui e i suoi colleghi possono iniziare a curare più individui con carcinoma mammario metastatico come parte della sperimentazione clinica in corso. Ha dichiarato che questo nuovo approccio immunoterapico potrebbe essere potenzialmente utilizzato anche per persone con altri tipi di cancro. “Stiamo usando i linfociti di un paziente come farmaco per curare il cancro prendendo di mira le mutazioni uniche in quel cancro“, ha detto il ricercatore. “Questo è un trattamento altamente personalizzato”.
Fonte:Scitechdaily