Cancro al fegato-Immagine Graphical Abstract. Credit:Journal of Hepatology (2023)-
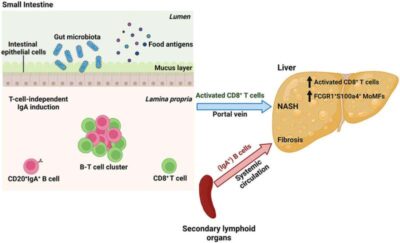
La steatosi epatica infiammatoria (NASH, steatoepatite non alcolica) e il conseguente cancro al fegato sono guidati da cellule T autoaggressive. Gli scienziati del Centro tedesco per la ricerca sul cancro (DKFZ) ora mostrano cosa c’è dietro questo comportamento distruttivo. Sia nei topi che negli esseri umani con NASH, hanno trovato un aumento del numero di cellule B attivate nel tratto gastrointestinale.
i Linfociti B promuovono lo sviluppo del cancro al fegato con una duplice strategia: attraverso il contatto diretto cellula-cellula, attivano i linfociti T autoaggressivi. Inoltre, le cellule B producono anticorpi di classe IgA che attivano cellule immunitarie specifiche, guidando così la fibrosi epatica. Quando le cellule B vengono disattivate, l’infiammazione e la fibrosi regrediscono nei topi e si sviluppano tumori epatici sempre più piccoli.
Il cancro al fegato è la quarta causa di morte per cancro intutto il mondo. La malattia è guidata da un’infiammazione cronica innescata, ad esempio, da infezioni virali o abuso di alcol. Molto spesso, anche uno stile di vita malsano è la causa sottostante: troppe calorie, troppo poco esercizio fisico e un peso corporeo troppo alto portano a un fegato grasso. Questo, a sua volta, può provocare un’infiammazione epatica non alcolica, nota anche come NASH, un vero e proprio terreno fertile per il cancro al fegato.
“In tutto il mondo, il fegato grasso e la NASH stanno assumendo proporzioni pandemiche“, afferma Mathias Heikenwälder del German Cancer Research Center, uno specialista nei collegamenti tra infiammazione cronica e cancro al fegato. Recentemente, un gruppo di ricerca da lui guidato ha scoperto che la NASH è guidata da cellule T autoaggressive che promuovono il danno tissutale infiammatorio e persino lo sviluppo del cancro nel fegato.
Cosa spinge le cellule T a comportarsi in questo modo distruttivo? Diversi risultati sperimentali hanno suggerito che le cellule B che producono anticorpi di classe IgA svolgono un ruolo in questo processo. Il team di Heikenwälder ha indagato su questo sospetto in un recente studio sui topi.
Nei topi alimentati con una dieta ricca di grassi, si sviluppa una malattia infiammatoria del fegato, proprio come negli esseri umani e gli animali spesso sviluppano il cancro delle cellule del fegato. Al contrario, i topi geneticamente incapaci di produrre cellule B non sviluppano la malattia con la stessa dieta. Nel fegato di topi affetti da NASH, i ricercatori hanno trovato un numero notevolmente aumentato di cellule B attivate.
I linfociti B esercitano la loro disastrosa influenza sul fegato in due modi: nell’intestino tenue, istigano i linfociti T a comportarsi in modo autoaggressivo tramite contatti diretti cellula-cellula. I ricercatori sono stati anche in grado di riprodure questa disastrosa influenza in un piatto di coltura contenente cellule B dei topi NASH insieme alle cellule T CD8 di un animale sano, che sono state quindi attivate al comportamento autoaggressivo.
Vedi anche:Cancro al fegato: nuove intuizioni dagli organoidi
Inoltre, l’immunoglobulina A (IgA) prodotta dalle cellule B attiva un altro gruppo di cellule immunitarie, i macrofagi, che portano sulla loro superficie speciali recettori IgA. I macrofagi attivati aggravano i cambiamenti fibrotici nel fegato. Se le cellule B vengono spente con un anticorpo specifico negli animali affetti da NASH, sia l’infiammazione guidata dalle cellule T autoreattive che la fibrosi regrediscono.
Il team di Heikenwälder ha anche esaminato campioni di tessuto di persone che avevano subito un intervento chirurgico al tratto gastrointestinale per ridurre il peso (“chirurgia bariatrica”). I risultati somigliavano molto a quelli dei topi affetti da NASH: rispetto agli individui sani, il tessuto dei pazienti affetti da NASH conteneva un numero significativamente maggiore di cellule B, livelli di IgA più elevati e un numero maggiore di macrofagi attivati.
“I risultati ci mostrano chiaramente che le cellule B e le IgA sono necessarie per guidare la cascata patologica nello sviluppo del cancro al fegato“, afferma Mathias Heikenwälder.
“La cosa buona è che questi risultati ci mostrano nuovi modi per interrompere preventivamente questa cascata che guida il cancro: se spegniamo le cellule B con gli anticorpi, i sintomi della NASH regrediscono e gli animali sviluppano focolai di cancro sempre più piccoli. Fortunatamente, i farmaci già approvati esistono che sopprimono l’attivazione delle cellule B e che potrebbero anche fermare la NASH negli esseri umani e quindi forse anche il cancro al fegato.Tuttavia, non ci sono ancora risultati da studi sull’uomo su questo.
Lo studio è pubblicato sul Journal of Hepatology.