C. diff.-Immagine Credit Public Domain-
Le infezioni intestinali da Clostridioides difficile (C. diff) possono causare diarrea grave e debilitante nei pazienti ospedalizzati o sottoposti a terapie immunosoppressive. Le infezioni possono essere molto difficili da sradicare e si ripresentano quando i pazienti cercano di ridurre gradualmente gli antibiotici. Molte persone finiscono per assumere antibiotici per mesi e possono diventare resistenti a tre o più di essi.
“Spesso prendere antibiotici non è sufficiente“, ha spiegato Meenakshi Rao, assistente Professore di pediatria della Harvard Medical School presso il Boston Children’s Hospital. “L’infezione può catalizzare un’infiammazione grave e incontrollata, soprattutto nei pazienti con malattia infiammatoria intestinale“.
Questa infiammazione, a sua volta, promuove la colonizzazione da parte di C. diff del tessuto intestinale. E gli antibiotici stessi potrebbero essere parte del problema.
“Una volta che attacchiamo C. diff con gli antibiotici, questo distrugge il microbioma intestinale“, ha detto Min Dong, Professore associato di chirurgia HMS al Boston Children’s, il cui laboratorio studia le tossine batteriche e come combatterle. “Ciò crea un’opportunità per infezioni gravi e ricorrenti e diventa un circolo vizioso“.
Un potenziale nuovo approccio, descritto da Dong, Rao e colleghi sulla rivista Nature, si concentra sul contenimento dell’infiammazione intestinale piuttosto che sulla lotta diretta ai batteri.
Invece degli antibiotici, l’approccio potrebbe impiegare farmaci già in uso per la nausea e l’emicrania.
I farmaci hanno funzionato nei topi con un ceppo ipervirulento di C. diff. Rao spera di sviluppare una sperimentazione clinica per testare questi agenti nelle persone con infezioni da C. diff.
Investigazione unicellulare
Dong sapeva da tempo che C. diff produce una tossina estremamente potente, la tossina B, ma non sapeva come provoca l’infiammazione del colon.
Utilizzando dati di sequenziamento dell’RNA di singole cellule e altre tecniche, il suo laboratorio ha elaborato il meccanismo, dimostrando che la tossina B si lega a recettori specifici (FZD1/2/7 e CSPG4).
I ricercatori hanno inoltre dimostrato che due tipi di cellule chiave nei tessuti intestinali – rispettivamente i neuroni sensoriali e i periciti – presentano questi recettori a livelli particolarmente elevati.
“Qualche anno fa non saremmo stati in grado di scoprirlo“, ha detto Dong. “Ora possiamo farlo con le tecnologie a cellula singola”.
L’esperienza di Rao nella complessa neurobiologia del tratto gastrointestinale è stata fondamentale.
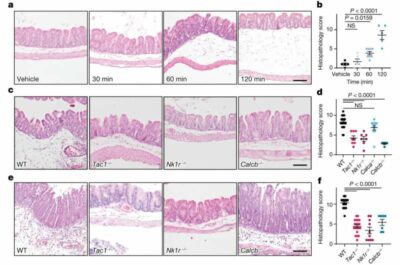
Lei e Dong hanno scoperto che “in risposta alla tossina, i neuroni sensoriali secernono neuropeptidi chiamati sostanza P e peptide correlato al gene della calcitonina (CGRP), mentre i periciti, che circondano i vasi sanguigni, producono citochine proinfiammatorie”.
In un modello murino, ciò ha causato un’intensa infiammazione neurogena e danni ai tessuti, lo stesso tipo di danno che si verifica nei pazienti umani.
“Si tratta di una risposta infiammatoria acuta molto forte che provoca la dilatazione dei vasi e un massiccio rilascio di cellule immunitarie, citochine e mediatori infiammatori che penetrano nei tessuti”, ha affermato Dong. “Normalmente si tratta di una risposta protettiva, ma è esagerata e distrugge non solo i batteri ma anche le cellule ospiti”.
Riutilizzare i farmaci per nausea ed emicrania
Esistono già farmaci approvati dalla FDA per bloccare i neuropeptidi scatenanti. Aprepitant, utilizzato per nausea e vomito, blocca la segnalazione della sostanza P.
Piccole molecole correlate all’Olcegepant o anticorpi monoclonali come Fremanezumab, utilizzato per l’emicrania, inibiscono la segnalazione del CGRP.
Nel modello murino, questi farmaci hanno ridotto l’infiammazione e il danno tissutale. In modo piuttosto sorprendente, hanno persino ridotto il carico di batteri C. diff nell’intestino degli animali.
“Il lavoro recente di altri suggerisce che il danno alle cellule intestinali può indurre il rilascio di nutrienti a beneficio di C. diff”, ha detto Dong. “La risposta immunitaria distrugge il microbioma, che promuove la crescita di C. diff. Una volta attenuata questa risposta dell’ospite, C. diff è meno in grado di sopravvivere”.
Rao, che è anche membro della facoltà affiliata a FM Kirby Neurobiology Center del Boston Children’s, spera di collaborare con i suoi colleghi gastroenterologi per sviluppare una sperimentazione clinica di uno o più farmaci. Probabilmente inizierebbero con pazienti con C. diff. resistente agli antibiotici.
Leggi anche:Clostridium difficile: zuccheri dietetici collegati all’aumento delle epidemie
“Potremmo iniziare utilizzando questi farmaci insieme agli antibiotici, come terapia aggiuntiva”, ha suggerito. “Sappiamo che questi farmaci sono sicuri”.
Fonte:Nature