Il microbioma offre una miniera di dati sulla salute e sulle malattie, e nuove scoperte suggeriscono che gli anticorpi contro i microbi intestinali possono determinare quanto bene i pazienti rispondono a un nuovo farmaco anticorpale monoclonale che ritarda l’insorgenza del diabete di tipo 1.
Gli scienziati stanno scoprendo sempre più spesso che il microbioma intestinale ha relazioni inaspettate con la salute e la malattia. La ricerca sull’asse intestino-cervello, ad esempio, ha svelato una relazione sorprendente tra i microbi intestinali e la salute mentale. Ma i ricercatori affermano che l’elenco è più lungo e che il collegamento con i microbi intestinali è altrettanto complesso.
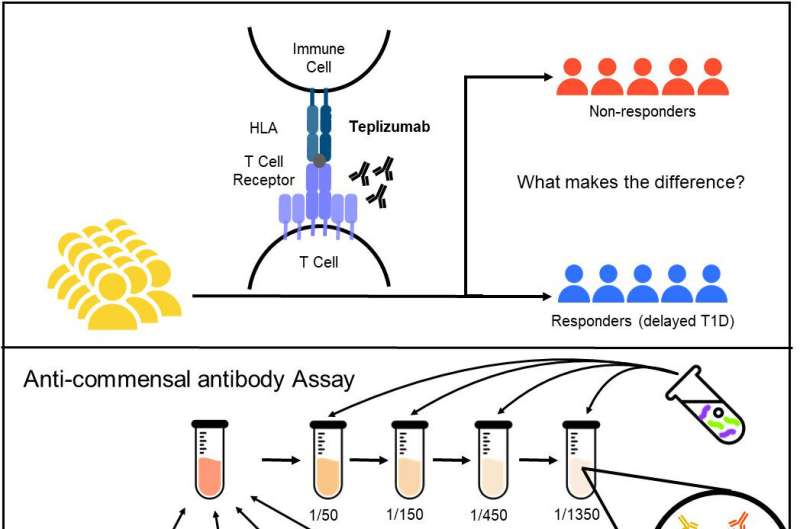
Ora, i dati degli studi clinici hanno consentito ai ricercatori di monitorare come il microbioma intestinale può influenzare la risposta dei pazienti al Tepluzimab, un farmaco che ritarda il diabete di tipo 1. La terapia con anticorpi monoclonali prende di mira le cellule T e impedisce loro di distruggere le cellule beta produttrici di insulina. L’anticorpo è il primo trattamento approvato dalla Food and Drug Administration statunitense per ritardare il disturbo metabolico nei soggetti ad alto rischio.
La FDA ha approvato il farmaco sulla base dei risultati di uno studio clinico randomizzato noto come studio TrialNet-10. I ricercatori dell’Università di Toronto hanno rivisitato lo studio TN-10, studiando più di 200 campioni di sangue di 63 partecipanti prima e dopo il trattamento con Teplizumab.
I risultati dell’analisi di Toronto, riportati sulla rivista Science Translational Medicine, gettano nuovi riflettori sulla relazione del sistema immunitario con il microbioma, rivelando come i microbi intestinali possono influenzare la progressione del diabete di tipo 1. Con queste nuove conoscenze a disposizione, i medici potranno individuare meglio i pazienti che hanno maggiori probabilità di rispondere a Teplizumab.
Un tempo noto come diabete giovanile perché il disturbo inizia più frequentemente durante l’infanzia, la condizione è collegata a una costellazione di potenziali cause. Il disturbo è legato a un sistema immunitario voltagabbana, che distrugge le cellule beta produttrici di insulina nelle isole pancreatiche di Langerhans. La distruzione delle cellule beta porta alla dipendenza dall’insulina per tutta la vita.
I medici affermano che ci sono altre due possibili cause del diabete di tipo 1: una predisposizione genetica alla malattia e l’esposizione a determinati virus. In ogni caso, DNA difettoso o esposizione virale, il risultato finale è un attacco delle cellule T alle cellule beta del pancreas. Il diabete di tipo 1 è classificato come una malattia autoimmune, ma è più precisamente definito come una condizione autoinfiammatoria.
“Le terapie immuno-mirate sono efficaci nel trattamento delle malattie autoinfiammatorie“, scrive Quin Yuhui Xie, autore principale di una nuova indagine pubblicata su Science Translational Medicine. “Ad esempio, il trattamento con Teplizumab, anticorpo anti-CD3 specifico per le cellule T, ha ritardato l’insorgenza della malattia nei partecipanti ad alto rischio di diabete di tipo 1 nello studio TrialNet 10. Tuttavia, l’eterogeneità nelle risposte terapeutiche nel TrialNet-10 e in altri studi di immunoterapia identifica lacune nella comprensione della progressione della malattia e delle risposte al trattamento“, ha aggiunto Xie, ricercatore presso il Dipartimento di Biofisica Medica dell’Università di Toronto in Canada.
La FDA ha approvato Tepluzimab nel novembre del 2022 in seguito a risultati che hanno rivelato che non tutti i pazienti nello studio TN-10 hanno sperimentato gli stessi benefici. “La ragione di questa discrepanza”, dice ora Xie, “può essere spiegata da specifici batteri commensali. I batteri commensali sono i cosiddetti “batteri amici”. Costituiscono il microbiota, una comunità diversificata che conta trilioni di individui che popolano le superfici mucose ed epidermiche degli esseri umani. Questi batteri svolgono un ruolo fondamentale nella difesa contro gli agenti patogeni e apparentemente in risposta al farmaco Teplizumab”.
“Abbiamo studiato le risposte anticorpali anti-commensali contro un pannello di specie di batteri intestinali tassonomicamente diverse nei sieri di partecipanti TN-10 prima e dopo il trattamento con teplizumab o placebo“, ha scritto Xie.
Il team di Toronto ha teorizzato che le differenze nelle risposte dei pazienti potrebbero essere spiegate da anticorpi anti-commensali diretti contro i microbi commensali nel microbioma intestinale. Il team ha poi analizzato i profili anticorpali in 228 campioni di siero di 63 partecipanti allo studio TN-10 prima e dopo il trattamento con Teplizumab.
I pazienti che avevano risposte anticorpali di più lunga durata a tre specie di batteri intestinali – Bifidobacterium longum, Enterococcus faecalis e Dialister invisus – hanno avuto più tempo di trattamento con Teplizumab prima che gli fosse diagnosticato il diabete di tipo 1. I dati degli studi clinici hanno rivelato che i pazienti con risposte immunitarie più forti contro i tre microbi intestinali tendevano a trarre il massimo beneficio dagli effetti ritardanti del farmaco.
Leggi anche:Diabete di tipo 1: primo studio mondiale offre nuove speranze
Astratto grafico
Immagine:Teplizumab ritarda il diabete di tipo 1 (T1D) nei soggetti a rischio nello studio TN10, ma i partecipanti rispondono in modo diverso al trattamento. Le risposte anticorpali sistemiche e non patogene ai batteri intestinali possono essere quantificate mediante il dosaggio degli anticorpi anti-commensali (ACAb). Gli individui con risposte IgG2 più elevate a specifici batteri intestinali hanno maggiori probabilità di ottenere una diagnosi precoce di T1D e di rispondere meglio a Teplizumab. Credito: Jayne Danska Tanenbaum Cattedra di Medicina Molecolare, Scienziato Senior. Professore, Dipartimento di Immunologia e Dipartimento di Biofisica Medica, Università di Toronto.
“Il microbioma intestinale è una potenziale fonte di biomarcatori”, ha concluso Xie, sottolineando che il team di Toronto “aveva precedentemente riferito che le risposte anticorpali ai batteri commensali intestinali erano associate alla diagnosi di diabete di tipo 1, suggerendo che alcune risposte immunitarie antimicrobiche possono aiutare a prevedere l’insorgenza della malattia”.
Immagine Credit Public Domain-