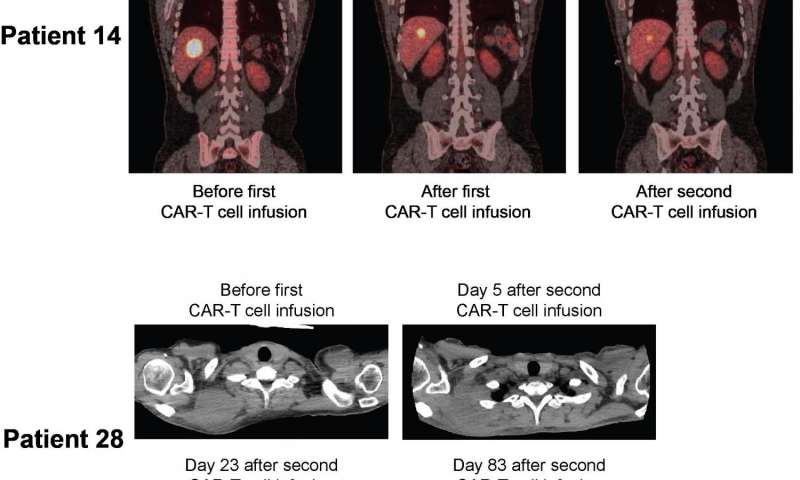
Immagine: la regressione del tumore dopo una una seconda infusione di cellule T-CAR
I pazienti con linfoma non-Hodgkin che hanno partecipato ad una sperimentazione con immunoterapia, guidata da Fred Hutchinson del Cancer Research Center, hanno visto i loro tumori avanzati scomparire completamente dopo che le loro cellule immunitarie sono state geneticamente ingegnerizzate per combattere il cancro, secondo un nuovo studio pubblicato oggi.
Trentadue partecipanti alla sperimentazione hanno ricevuto un’infusione di auto cellule T CAR dopo la chemioterapia (chiamata linfodeplezione).
(“ La terapia si chiama Car (da Chimeric antigenic receptor, cioè cellule T con recettore chimerico) e consiste nel prelevare i linfociti T (sottogruppo dei globuli bianchi) dal paziente per poi coltivarli in un laboratorio e riprogrammarli per eliminare il tumore. Per trasformarli in serial killer occorre la fusione tra una proteina e un anticorpo: i globuli bianchi vengono dunque “infettati” da lentivirus, vettori derivati dal virus Hiv – anche se ovviamente modificati cosicché non siano tossici – e noti per la loro capacità di penetrare le cellule. Questo lentivirus è in grado di trasferire pezzi di Dna nel linfocita e di armarlo con la nuova proteina (Car appunto) prodotta artificialmente in laboratorio, che riesce a individuare e distruggere la leucemia, creando anche una sorta di memoria nel sistema immunitario. Come spiega il dottor June, “i linfociti T modificati non interagiscono con le cellule che non sono tumorali, e dunque limitano gli effetti collaterali causati dalle terapie standard. Le cellule tumorali esprimono una proteina (CD19) che i linfociti modificati sono in grado di riconoscere e attaccare con precisione. E dato che hanno un’enorme capacità di riprodursi, vanno immaginati come un esercito di serial killer dall’incredibile potenza omicida”).
( Vedi anche: Linfoma non Hodgkin: incoraggianti risultati con l’immunoterapia cellulare con CAR T-cells).
Il team ha scoperto che le cellule T- CAR hanno efficacemente eliminato il tumore in un gruppo di 11 pazienti che avevano ricevuto una chemio, combinazione di due farmaci, seguita da una dose intermedia di cellule T ingegnerizzate. Sette di questi partecipanti, o il 64 per cento, è andato in remissione completa.
Il Dr. Cameron Turtle, un ricercatore che si occupa di immunoterapia al Fred Hutch e uno dei leader dello studio, ha detto:
“Il messaggio principale è che è possibile trattare i pazienti con linfoma non-Hodgkin con cellule T- CAR e ottenere tassi di risposta molto buoni con l’ottimizzazione della dose e linfodeplezione”.
L’aggiunta di un secondo farmaco alla chemio, nel passaggio alla linfodeplezione, ha aiutato le cellule T- CAR a moltiplicarsi e sopravvivere più a lungo in questi pazienti rispetto a quelli che avevano ricevuto un solo tipo di chemioterapia. Tra tutti i 20 pazienti che hanno ricevuto la chemioterapia con due farmaci, la metà di loro ha raggiunto una remissione completa, indipendentemente dalla dose di celluleT.
I rimanenti 12 pazienti hanno ricevuto un diverso regime di linfodeplezione e solo uno di loro è andato in remissione completa dopo l’infusione di cellule T- CAR.
“Strategie come la modifica dela linfodeplezione in combinazione con il dosaggio adatto di cellule T-CAR, possono avere un grande impatto sul risultato clinico”, ha aggiunto Turtle.
“Nel linfoma non-Hodgkin, abbiamo buoni tassi di remissione completa, ma questi tassi sono ancora inferiori a quelli osservati nella leucemia linfoblastica acuta”, ha aggiunto Turtle. “E questo può dipendere dal fatto che il linfoma potrebbe svilupparsi in un microambiente tumorale più complesso”.
Fonte:Science